川村所長の勉強会参加記録
2015.06.08
高齢者の嚥下障害と認知症 西山耕一郎 先生
2015年6月4日 ホテルプラム
演題「高齢者の嚥下障害と認知症」
演者:西山耳鼻咽喉科医院 西山耕一郎 先生
内容及び補足「
誤嚥とは食物が誤って気管から肺に入ってしまうこと。
嚥下障害による肺炎を嚥下性肺炎、誤嚥性肺炎と呼ぶ。
誤嚥はなぜ起こるのか?
呼吸の際空気は、鼻→鼻腔→咽頭→気管→肺と流れ、食事摂取の際食物は、口→口腔→咽頭→食道→胃へと流れていく。この際、咽頭が共通路であることから、この部分の機能が正常に機能しない際に誤嚥が起こる。
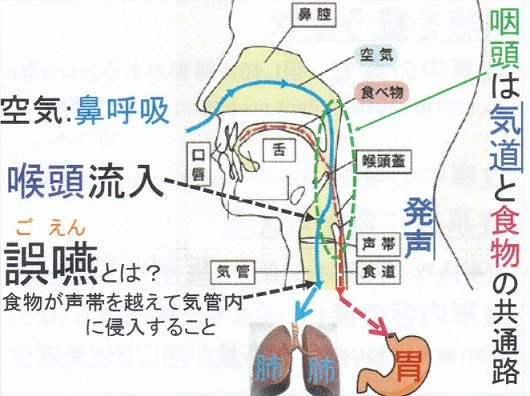
誤嚥とは、食物が声帯を超えて気道に流入することで、放置すると肺炎を誘発する可能性が生じる。
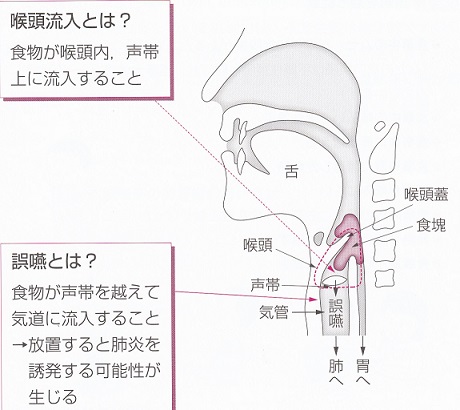
(嚥下の仕組みとその障害への対応:国際医学出版株式会社 兵頭政光監修)
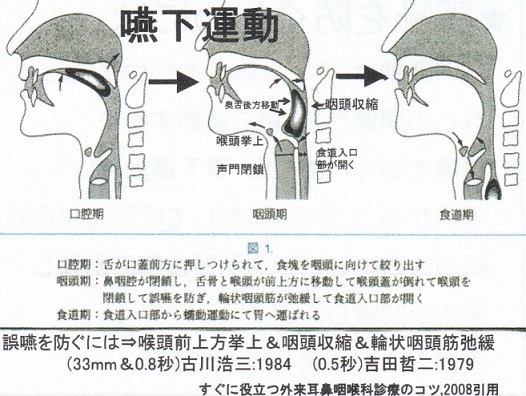
嚥下運動を分けると、口腔期、咽頭期、食道期に分けられる。
口腔期終末に、舌が口蓋前方に押し付けられて、食塊を咽頭に向けて絞り出す。
咽頭期初めに、鼻咽腔が閉鎖し、舌骨と喉頭が前上方に移動して喉頭蓋が下方に移動し喉頭を閉鎖して、誤嚥を防ぎ、輪状咽頭筋が弛緩して、食道入口部が開く。
食道期に、食塊は食道入口部から蠕動運動にて胃へ運ばれる。
誤嚥を防ぐには喉頭前上方への移動、咽頭収縮、輪状咽頭筋の弛緩が大切である。
参:嚥下に関与する筋肉及びその支配神経を下記に上げる。
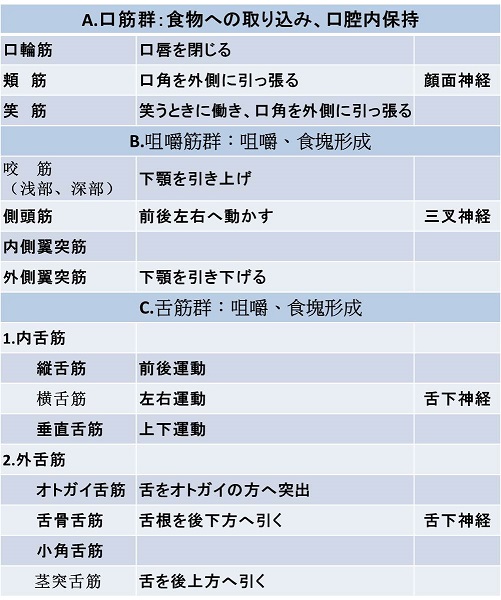
(臨床リハ vol.4 no.8725~730,1995)
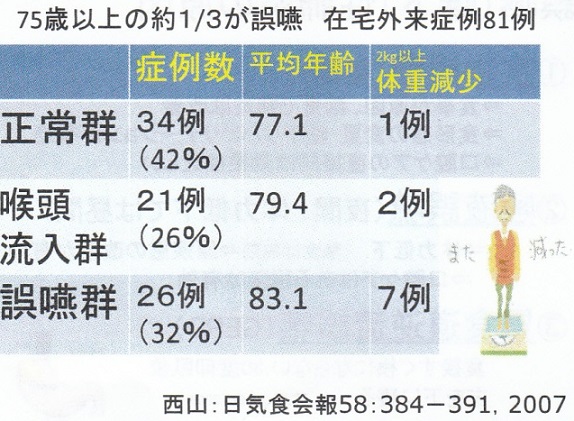
75歳以上の在宅外来症例81例で嚥下機能をチェックしてみると、誤嚥群が1/3に見られ、体重減少が27%に見られた。喉頭流入群も1/4に見られた。
誤嚥の原因は、脳梗塞、廊下、体力低下、廃用など多彩である。
神経系の機能低下、筋肉の収縮力低下、嚥下運動のタイミングの異常、嚥下反射の誘発部位の減少、喉頭知覚の低下などに分けてられる。
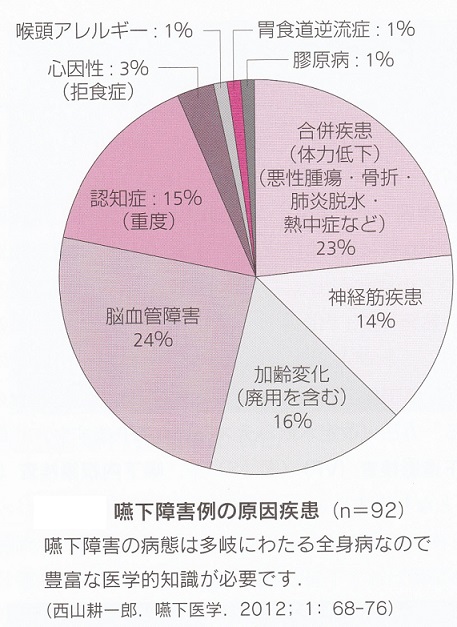
嚥下障害の原因疾患を見てみると脳血管障害が24%、体力低下例が23%、加齢変化16%、重度の認知量が15%、神経筋疾患が14%であった。
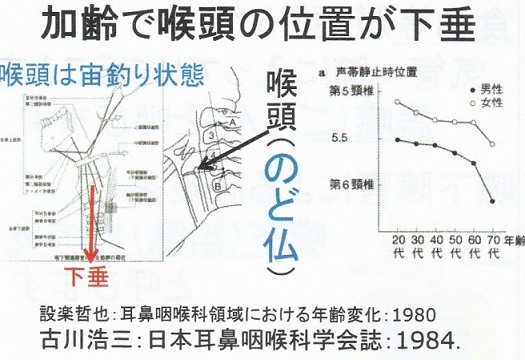
加齢に伴い喉頭の位置が下垂してくる。70歳以降に顕著に低下することが分かった。喉頭の低下がみられない症例では誤嚥も少ない。
喉頭の下垂の改善で、誤嚥性肺炎の減少がみられる症例もあるので、メンデルソン法も有効である。
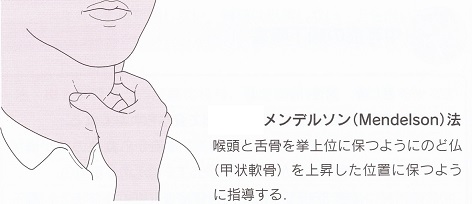
(西山耕一郎著 中外医学社 高齢者の嚥下障害診療メソッドP57)
嚥下反射の惹起遅延も誤嚥の発症リスクを上昇させる。
喉頭拳上遅延時間(Delay time of Laryngeal Elevation:LEDT)がその指標として用いられている。造影剤の先端が梨状陥凹底部に達してから喉頭拳上菌が最大異に達するまでの時間で正常値は0.35秒以内とされている。
嚥下反射が起こるまでの時間であり、遅延すると誤嚥のリスクが増大する。臨床的にはこの遅延によるものが最多であり、偽性球麻痺(皮質延髄路・末梢知覚入力の障害)により起こる。
誤嚥を防ぐためには、嚥下運動時に、喉頭が前上方に移動して喉頭蓋が倒れ、咽頭が収縮し、舌根が咽頭後壁に密着して、声帯が閉鎖してから、タイミングよく、食道入口部が開くことが重要である。
誤嚥を防ぐために一般的によく言われていることで間違えている情報を以下に列挙する。
① 嚥下する際に上を向いたほうが良い
② 水はムセにくい
③ 飲み込みにくい場合には水で流し込む
④ ムセた時にはお茶を飲ませる
⑤ 良く噛めばムセない
⑥ 麺類はムセにくい
⑦ 口腔ケアで誤嚥性肺炎は全て防げる
⑧ 食塊を形成しない時点で飲み込むと誤嚥する
いずれも間違いである。
誤嚥を疑わせる症状
食事中のムセ:ただし知覚障害があるとムセない。ムセのない誤嚥を不顕性誤嚥といい誤嚥全体の30~70%を占める
食事中の咳払い:湿性嗄声
食事後に痰が増える
食事摂取に関連した発熱
錠剤が飲みにくい
食事内容の変化:お茶や汁物を飲まなくなった
発熱(肺炎)を繰り返す
食事量が変わらないのに体重が減少してくる
誤嚥群の影響度の高い症状
食事時間の延長 オッズ比:255.5
嚥下時の頸部前屈 オッズ比:146.3
痰がのどに絡む オッズ比:39.7
のどに違和感がある オッズ比:16.7
痰が増えた オッズ比:5.1
食事中にムセる オッズ比:4.2
食事中に咳が出る オッズ比:0.4
口腔内が汚い オッズ比:0.2
(西山耕一郎 日耳鼻2010;113:542-8)
嚥下障害紹介受診例92例(重複例あり)を解析してみると
49例53%に誤嚥性気管支炎を発症→去痰薬&気管支拡張薬の投与
誤嚥性肺炎を発症し、抗菌薬投与で外来経過観察例が21例23%、緊急入院例が4例4%であった。
パイナップルが気道に入って窒息していた症例が一人、低栄養を認めた症例が7例あり、栄養管理が重要である。
誤嚥物質によって分けてみると
① 食物誤嚥(昼間):食事が原因であり、禁食で肺炎は改善する。食形態の変更、嚥下リハビリテーションが有効であり、口腔ケアの直接的効果は乏しい。
② 唾液誤嚥(夜間、体力低下例では昼間も):体力低下が原因であることが多く、禁食ハム国であり、原疾患の改善が有効である。口腔ケアはある程度効果がみられる。
③ 胃食道逆流誤嚥(GERD):食後すぐに横にならない、30度仰臥位を取る、左を下に寝ることが有効。
頻度を見てみると
食物誤嚥: 26/26例 100%
唾液誤嚥: 2/26例 7.7%
胃食道逆流誤嚥: 5/26例 19%
であった。

嚥下下内視鏡検査(Videoendoscopic Evaluation of Swallow:VE)は、検者により診断結果に差が出ること、検査中に痛みがあると正しい所見がわからない欠点があるが、がベットサイドで施行でき被爆もないので、よく実施されている。
嚥下機能の評価は、兵頭スコアが良く用いられている。
検査は通常座位で行われるが、自力での体幹保持困難例ではリクライニングで60度にして行う。着色水3mlをいったん口腔内に保持させた後、指示嚥下をさせて嚥下前後の咽頭及び喉頭所見を観察する。
① 喉頭蓋谷や梨状陥凹の唾液貯留
② 声門閉鎖反射や咳反射の惹起性
③ 嚥下反射の惹起性
④ 着色水嚥下による喉頭クリアランス
を0~3点の4段階評価して合計点で評価する。
4点以下は、経口摂取はおおむね問題なく行える。5~8点は、経口摂取は可能だが誤嚥リスクがあり、食事内容の制限、気道管理、補助栄養の併用が必要、9点以上は経口摂取困難または不可と判断する。

(西山耕一郎著 中外医学社 高齢者の嚥下障害診療メソッドP41)
軽症例の対応:兵頭スコア:0~4点
嚥下指導で誤嚥のリスクを減らすことが可能である
食べ難い食物は避ける
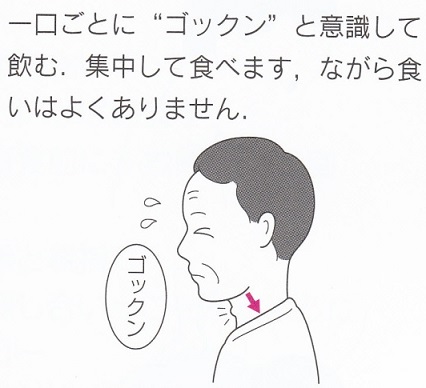
ながら食いをやめさせる
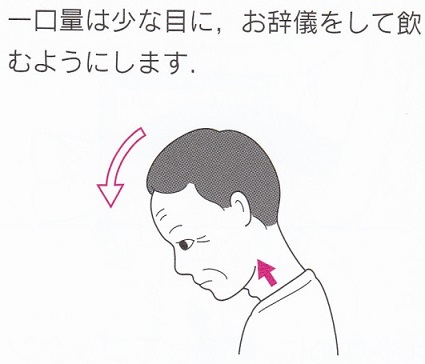
頸部前屈嚥下・一口量を少な目に指導する
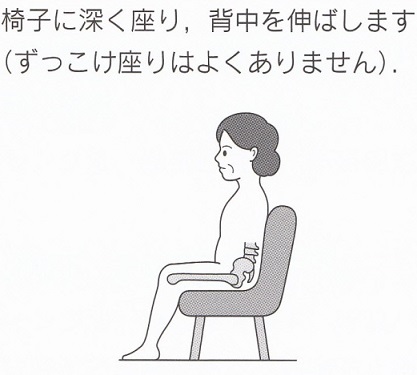
背もたれのあるイスに深く座る
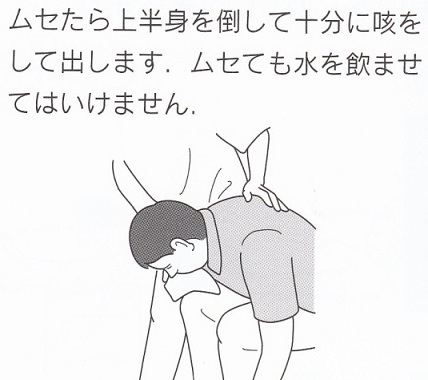
ムセたら十分に咳をして出す
義歯不適合の改善、口腔ケアを行う
日ごろからの運動尾を推奨する

中等症例の対応:兵頭スコア5~8点
誤嚥が疑われた際には、去痰薬・抗菌薬を処方
お粥かミキサー食、液体にはトロミをつける
頸部前屈嚥下
一口は少なめに
ムセたら十分に咳をして出す
息こらえ嚥下
食前後に口腔ケア
呼吸排痰訓練
体幹角度調整:リクライニングで60~90度
トロミの付け方には嚥下ピラミッドを参照に考える。

息こらえ嚥下は以下のように訓練をしてもらう。
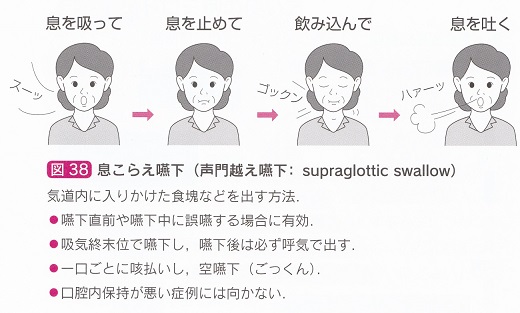
(西山耕一郎著 中外医学社 高齢者の嚥下障害診療メソッドP56)
呼吸排痰訓練を行う。
声門か圧が高いと気道に食塊が侵入しにくい
誤嚥した際に喀出できないから肺炎となる→喀出できれば肺炎が減少・軽減する→吹き伸ばし・呼吸排痰訓練をおこなう

咳よりハフィングが有効
ハフィングとは、喉元に上がってきた痰を外へ出すための重要な方法で、「ハッ!ハッ!」と声を出さずに勢い良く息を吐く方法。息を吐く際に胸部を圧迫するとより強く息を吐くことができる。


http://xn--mdki1ec0036bwla.com/haitan.html
発声機能は嚥下機能に関連していて、発声を促せば、呼吸機能&嚥下機能が改善し肺炎を減少させることができるので、カラオケや音読を推奨している。
重症例の対応:兵頭スコア8~9点
誤嚥性肺炎の管理は線も施設を紹介
肺炎を繰り返す際禁食は必要であるが、胃瘻の適応ではない
ミキサー食→ヨーグルト・プリン・ゼリーに変更しだめなら禁食とし、必要カロリー摂取不能な際には経管栄養も考慮する
ムセたら十分に咳をして出す
一口ごとに咳をして出すことも場合によっては必要
体幹角度調整:リクライニング30~45度
息こらえ嚥下訓練
一回呼気流量を誤嚥有無で比較してみると有意な差があった。
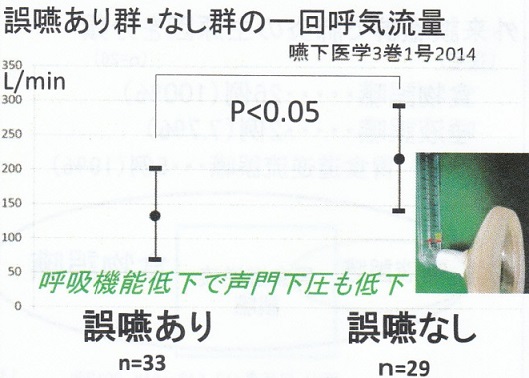
体力の違いを見るために握力を測定したが、これも有意な差があった。

これらを指標としてみると、1回呼吸流量:100L/min以下&握力:10㎏以下が4症例いて、そのうちの3例が数か月以内に嚥下性肺炎にて死亡した。
参:嚥下機能のスクリーニング検査
① 反復唾液嚥下テスト(repetitive saliva swallowing test:RSST):患者さんに空嚥下を30秒間反復してもらい、喉仏の上昇回数を測定し、嚥下反射の随意的な惹起能力を評価する方法。6回以上正常、3~5回要注意、2回以下以上と判定(感度:0.70、特異度0.88)
② 改訂水飲みテスト:冷水3mLを嚥下させて、嚥下できるか、ムセるか、呼吸切迫するか、湿性嗄声がないかなどを観察し、5段階で評価する方法。
③ 食物テスト:小さじ一杯のプリンを舌背前部におき,それを嚥下させて、改訂水飲みテストと同様に嚥下の状態を観察して評価する。
④ 頸部聴診法:飲水や食事の前に、肺と頸部の呼吸音と嚥下音を聞いておいてから、水や食物を飲み込んだ時の音や食後の音と比較する。頸部や肺で「ゴロゴロ聞こえるようになった」「呼吸音が聞こえない場所ができた」などの音の変化があれば誤嚥を疑う。
⑤ 血中酸素飽和度モニター:嚥下時に酸素飽和度が3%以上下がると誤嚥と判断する方法。呼吸状態が悪いと姿勢変化や咳でも容易に低下するので、有用性は低い。
明らかな食物誤嚥を認めても、全身状態が良ければ、肺炎を発症せずに1~2年外来通院している症例もある。
従って体力強化、嚥下筋力・機能強化が重要となってくる。
シャキアー訓練:横になって喉頭拳上菌を鍛える運動であるが、嚥下障害が出てきた患者さんにおいては実施困難である。
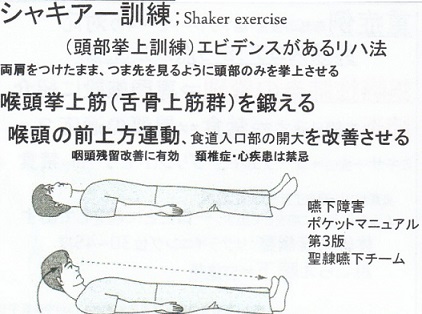
そこで進めているのが、嚥下おでこ体操である。
手でおでこを後ろに押すようにして、おへそを覗き込むように首に力を入れる体操である。
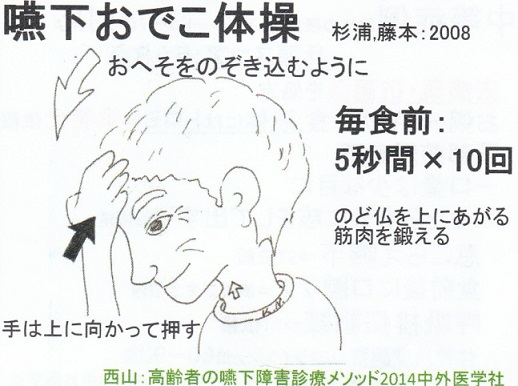
頸部等尺性収縮手技:親指で顎を上に押し上げ下を向いて顎を引く体操である。

こういった指導は医師のみで実現不可能であり、多職種の協力が必要である。
各職種が得意とする分野を担当し、患者さんの嚥下機能の改善を実現するようチーム医療の構築が必要である。

嚥下運動の異常所見とその対応法を一覧に示す。

(西山耕一郎著 中外医学社 高齢者の嚥下障害診療メソッドP110)
ムセた時や窒息時の対応として、ハイムリック法があるが、実施が困難である。実臨床においては、前屈位や横向きに寝かせて叩くことが実施されている。
認知症がないか軽い人においての誤嚥防止の10か条を以下に上げる。
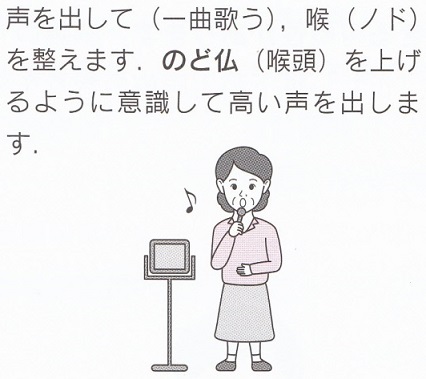
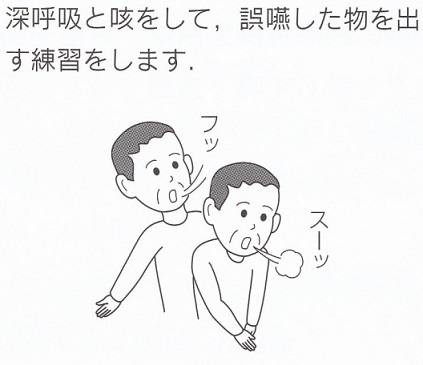
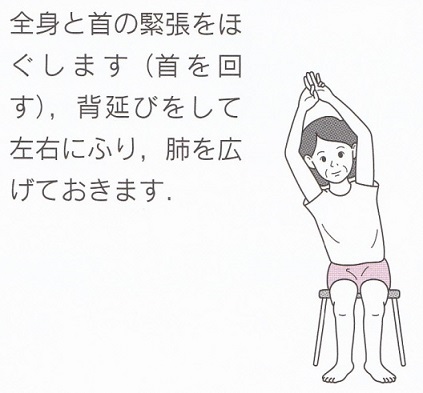



(西山耕一郎著 中外医学社 高齢者の嚥下障害診療メソッドP112-113)
嚥下障害のキーポイントは
嚥下障害の症状は、食事に関連したものが多く、不顕性誤嚥には注意が必要である。
肺炎を発症するかどうかは、誤嚥物の種類、量、体力に左右される。
誤嚥により肺で炎症が起こることにより体重減少が出現する。
誤嚥リスクを減らす食物形態と姿勢などの環境設定が重要である。
認知症例の食べムラへの対応法
① 明るい笑顔で声掛け、ボディタッチ
② 一品ずつ、好きなものを、一回量は少なめに
③ 味付けはしっかり、熱く、冷たく、色合いの工夫を
④ 口を無理にこじ開けず、唇をやさしく触る
⑤ 認知症の症状の一つである注意障害に誤嚥のリスクが増えるので、そのような状況下においては、ワンランク下の食事形態を選択する。