クリニックからのお知らせ
2019.08.17
帯状疱疹診療Up-to-date 渡辺大輔 教授
2019年8月2日
演題「帯状疱疹診療Up-to-date」
演者: 愛知医科大学皮膚科学講座教授 渡辺大輔 先生
場所:ホテル横浜キャメロットジャパン
内容及び補足「
疫学:米国では80~100万人その半分以上は50歳以上といわれている。
日本でも60万人いると言われており、50歳以上で発症率が増加し、80歳までに約3人に1人が帯状疱疹になると言われている。(IASR. 2013; 34: 298-300.)
日臨皮会誌. 2012; 29(6): 799-804
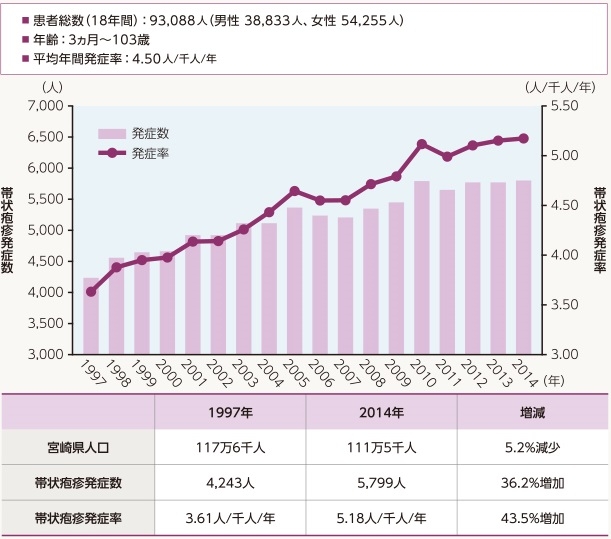
宮崎スタディで1997年から2014年にわたる調査の結果を外山望先生が提示されている。
1997年から2014年に帯状疱疹を発症した患者総数は93088人であり、平均4.5人/千人/年であった。
宮崎県の人口減少があるにもかかわらず、発症数は36.2%、発症率は43.5%増加した。
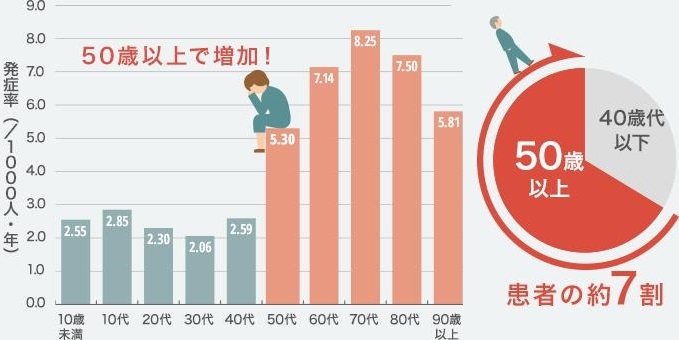
発症率を見ると、10代に小さなピークがあり、その後は減少し、50歳以降で急激に増加し、発症数は60代、発症率は70代がピークになっている。
1997~2005年と比較して2006~2014年では若年者では発症率は変わらないが、50歳代以降で増加している。
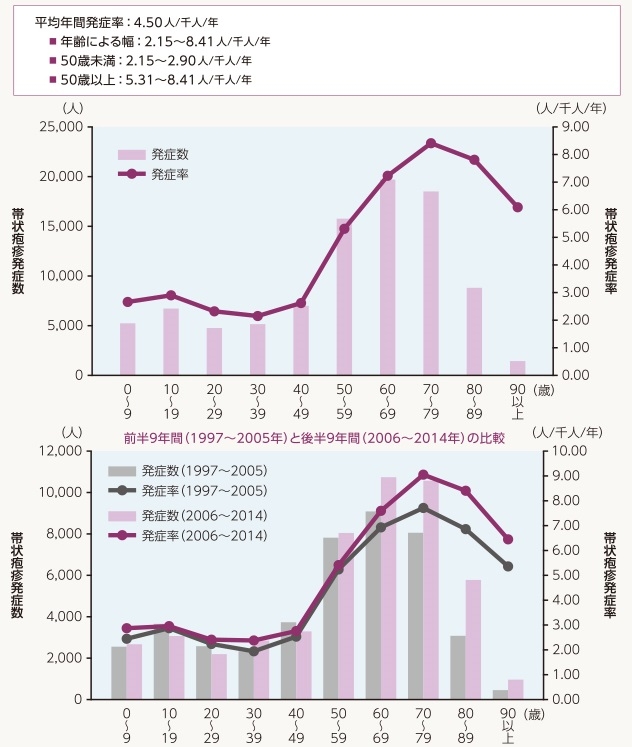
男女比を見てみると、男性で38833人、女性で54255人、発症率も男性で3.99人/千人/年、女性で4.95人/千人/年と女性の方が高く、80歳代以上で男性の方が高かった。
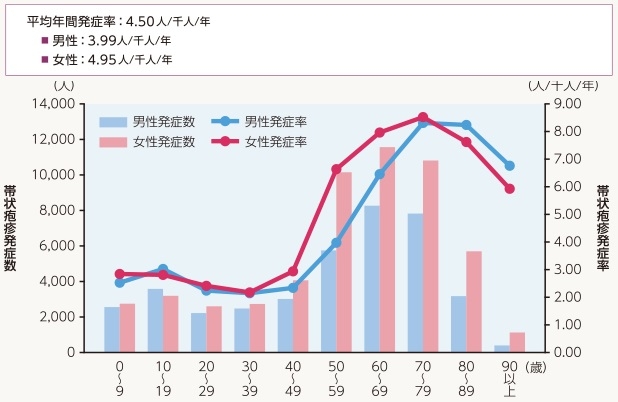
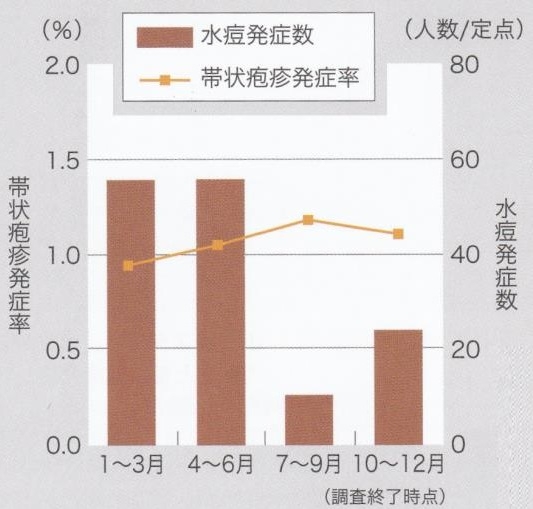
帯状疱疹患者数は、2月が一番少なく、8月をピークに夏季に増加し、冬季に減少している。それとは逆に、水痘の発症率は夏に少なく冬に多いという、逆の関係がみられた。
水痘が夏に減少するのは、夏は紫外線が強く温度が高いため、水痘・帯状疱疹ウイルスの感染力が低下し、その結果、水痘流行によるブースター効果が期待できず、帯状疱疹が夏に増加すると考えられている。
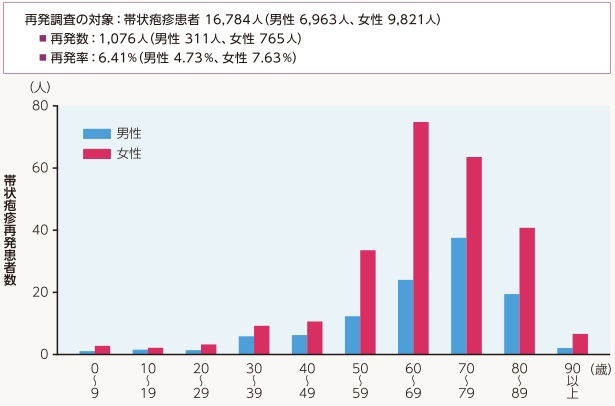
宮崎スタディに参加した43施設のうち再調査を行なえた10施設で試験期間中に帯状疱疹と診断された患者総数は16784人で、このうち1076人(6.41%:男性4.73%、女性7.63%)が帯状疱疹の再発がみられた。
Maruho ホームページ
帯状疱疹治療後1年間疼痛の残存を調査したFAMILIAR studyでは90日後の疼痛残存率は12.4%、360日後の疼痛残存率は4.0%であった。高齢者、初診時の重症な痛みや皮疹の存在は、疼痛残存リスク高値の指標であった。
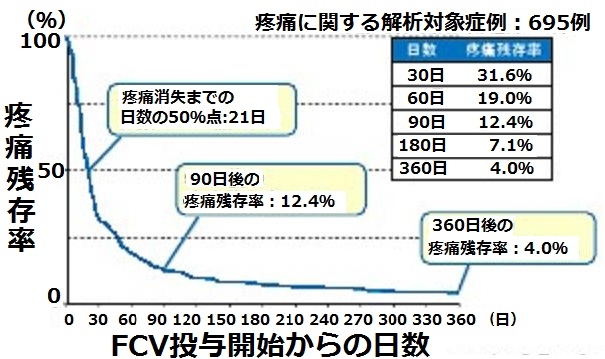
J Eur Acad Dermatol Venereol. 2014 Dec;28(12):1716-22.
Dr Hope-SimpsonはHerpes Zosterの終生免疫を以下のように提唱した。
水痘に感染後免疫がつき抗体価が上昇し、周囲の子供の感染で、その抗体がブースとアップされる。その後、その抗体価が徐々に低下し50歳ごろに再感染し、再度一気に抗体価が上昇し、周囲の感染の流行により少し修飾を受けるとした。
Herpes Zosterに対する免疫は液性免疫の抗体ではなく、細胞性免疫である点は、間違えているが、タイムコースはまさにHope-Simpsonの提唱する経過である。
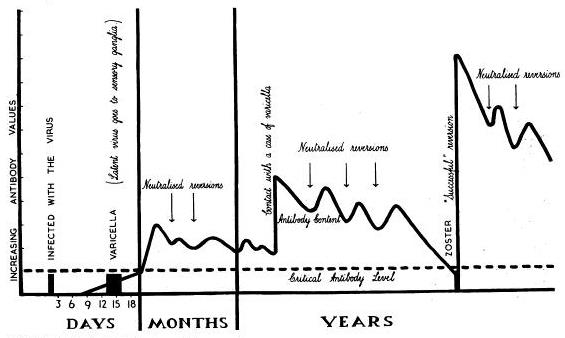
Proc R Soc Med. 1965 Jan;58:9-20.
小豆島スタディ
小豆島(人口約3万人、面積153.30km2)在住の50歳以上の住民を対象に2008年12月~2009年11月に登録し、3年間12,522人の住民を対象に疫学調査を行った。
臨床所見から帯状疱疹の発症が疑われた症例は438人、そのうちウイルス学的検査により帯状疱疹と診断された患者は401名(DNA検出者396人、抗体価の上昇のみ5人)で検討を行った。
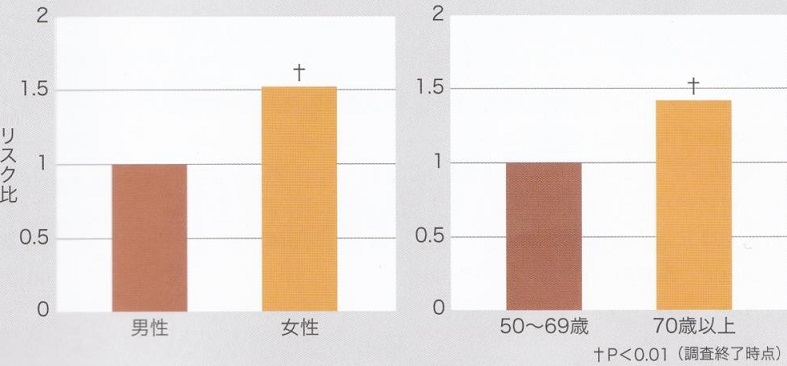
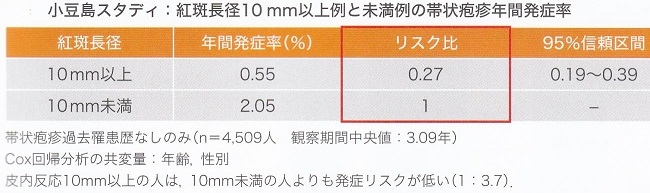
女性は男性と比較して1.5倍帯状疱疹になりやすく、70歳以上の者は50~69歳のものと比較して1.4倍帯状疱疹になりやすい結果となった。年齢層別の年間発症率は、50~59歳で0.93%、60~69歳で0.89%、70歳以上で1.23%であった。
水痘発症が少ない7~9月に帯状疱疹の発症が最も多い。
帯状疱疹の発症:
VZV特異的細胞性免疫を調べるために、水痘抗原を用いた皮内反応を5683人に施行した。
加齢に伴い反応が低下している。
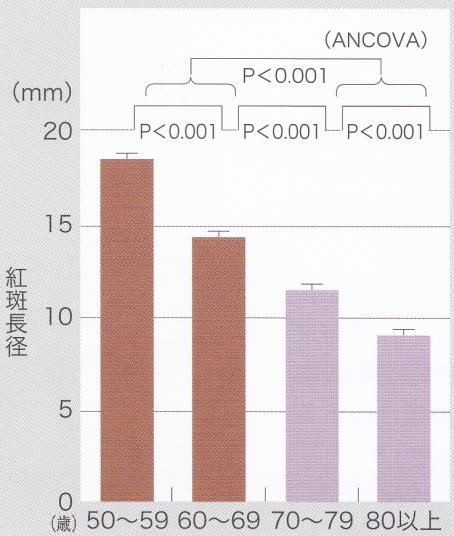
水痘皮内反応が強い人ほど帯状疱疹発症率は低かった。
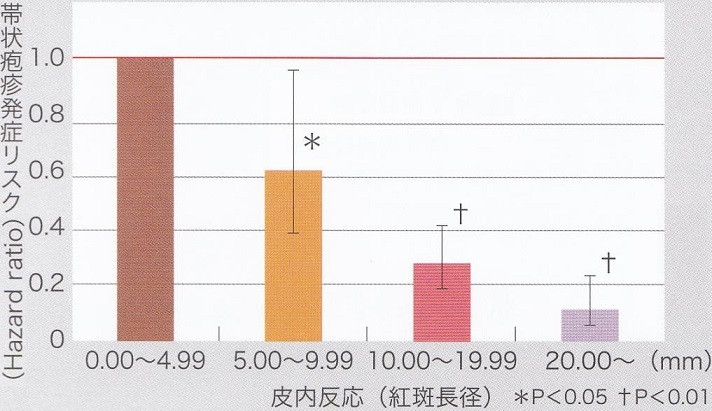
紅斑長径が10㎜以上と未満ではリスク比0.27という結果になった。
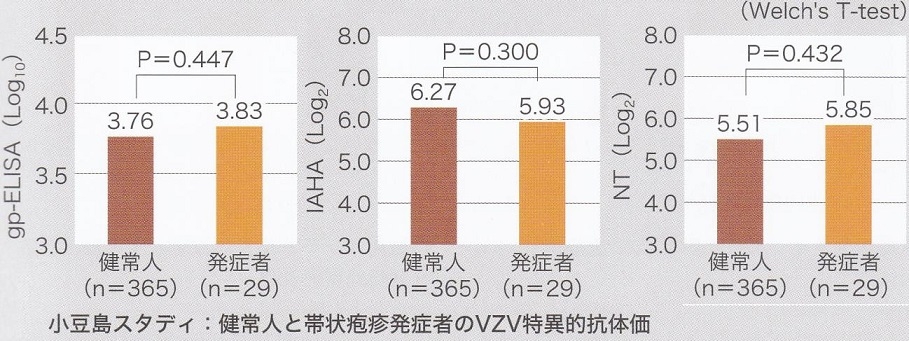
帯状疱疹発症後一日以内のVZV抗体値(=発症して抗体価が上がる前の抗体値)と帯状疱疹発症との間に差は認めなかった。つまり帯状疱疹発症には、細胞性免疫は密接に関与しているが、液性免疫は影響していない。
皮疹の大きさ:
帯状疱疹発症者の皮疹の大きさと発症以前の水痘皮内反応の紅斑長径との間には負の相関がみられる(皮内反応が大きいほど、帯状疱疹の皮疹が小さい)。

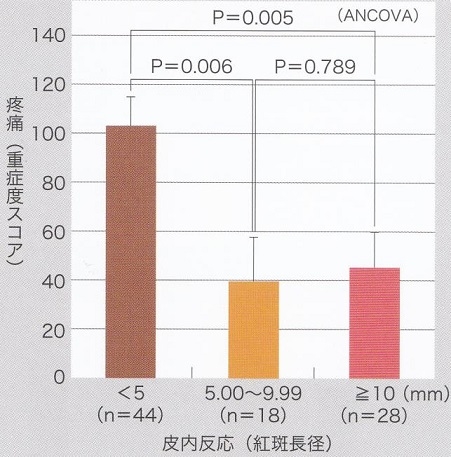
急性期の疼痛の強さ:
急性期・亜急性期の疼痛重症度と水痘皮内反応の紅斑長径との関係を見てみると、皮内反応の紅斑長径が5㎜以上と未満で有意な差が見られた(皮内反応が強いほど痛みが軽い)。
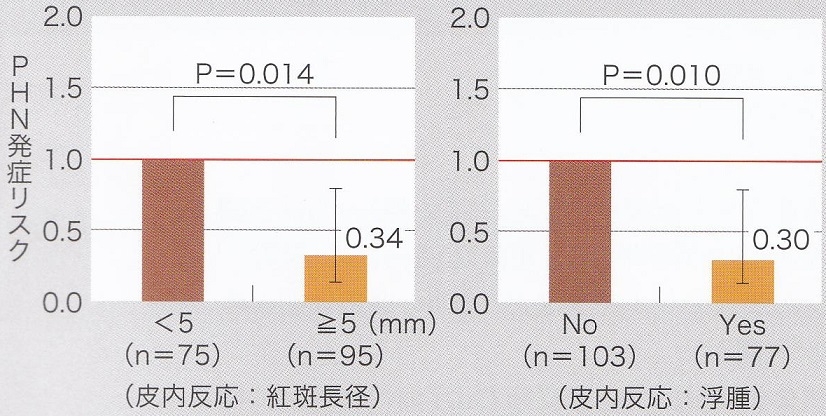
PHNの発症頻度:
水痘皮内反応長径が5㎜以上だったり、皮内反応で浮腫が認められた症例においてはPHNの発症が少ないことが分かった。
帯状疱疹発症後1日以内のVZV抗体価はPHN発症者とそうでない人の間には有意な差を認めなかった。
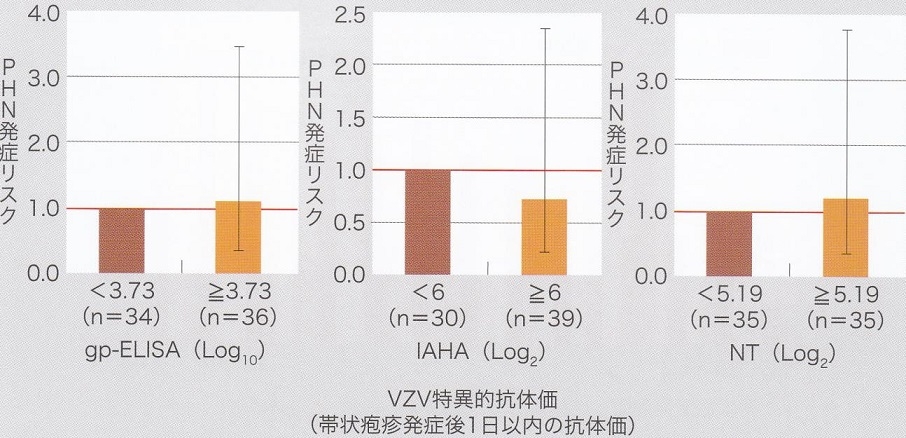
以上のことをまとめると、帯状疱疹の液性免疫は効果がなく(抗体価が高くても予防効果はない)、細胞性免疫が重要である。
帯状疱疹の危険度を見てみると
女性>男性 1.31
黒人<白人 0.54
家族歴 3.59
SLE 2.10
慢性関節リウマチ 1.25
糖尿病 1.30
スタチン使用 1.14
参:2000~2011年にかけて帯状疱疹と診断された144959人のデーターから帯状疱疹のリスクファクターを計算した。
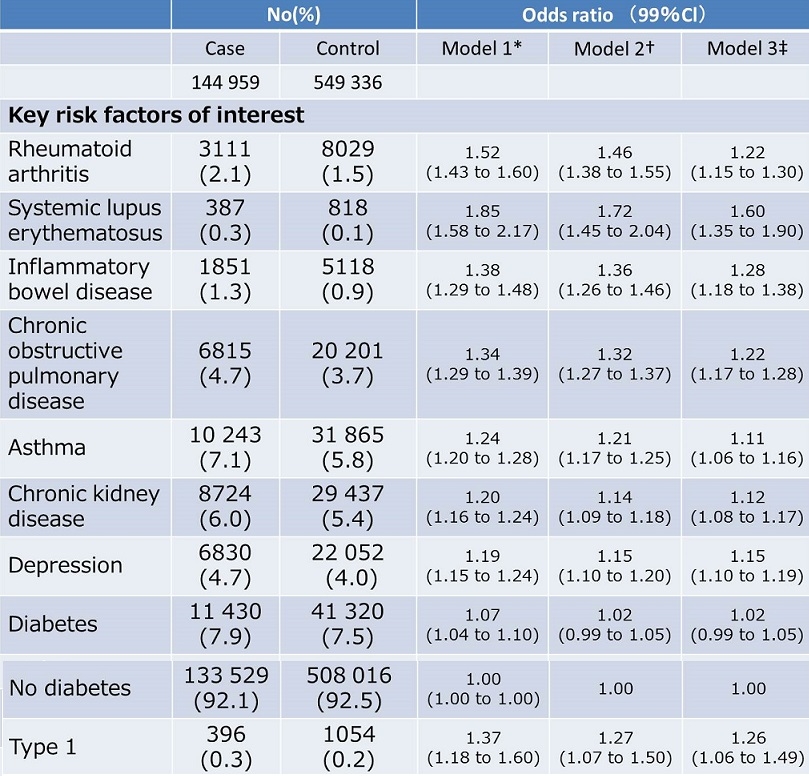
重症な面影抑制状態にいる患者のリスクは、リンパ腫 3.90(3.21-4.74)、骨髄腫 2.16(1.84-2.53)とより大きかった。
BMJ 2014;348:g2911
27人の糖尿病患者とプラセボで比較し3か月後の生ワクチンの効果が出にくい結果であった。
Diabet Med. 33:1094-1101. 2016
スタチン投与によりINF-γによるMHC-2発現誘導の直接阻害作用があり、T細胞活性化を抑制する作用がある。
スタチン接着分子の1つであるβ2インテグリンのLFA-1(Leukocyte Function Antigen-1)に結合することにより、そのリガンドであるICAM-1(Intercellular Adhesion Molecule-1:CD54)との結合を阻害し、T細胞活性化を抑制する。
https://www.jstage.jst.go.jp/article/jsci/27/6/27_6_357/_pdf/-char/ja
参:144959の帯状疱疹患者と549336の対照群の研究でスタチン使用者はOR1.13と有意に帯状疱疹に罹りやすくなっていた。
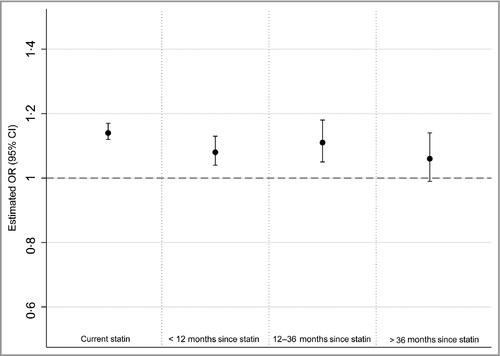
BBJD 13 June 2016
疼痛治療:
帯状疱疹の症状として疼痛があるが、皮疹が出現する前に出現する前駆痛、皮疹が出現しているときにのみ見られる帯状疱疹痛、2割程度の患者にみられる皮疹が消えた後に残存する帯状疱疹後神経痛(PHN)があり、痛みとして自覚されるものは、これらの混合したものである。
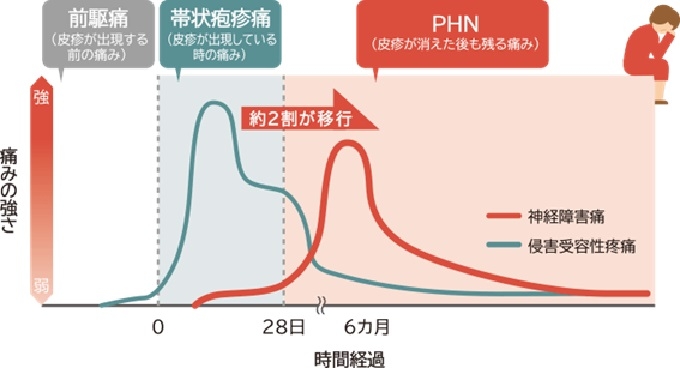
治療. 2008; 90(7): 2147-2149
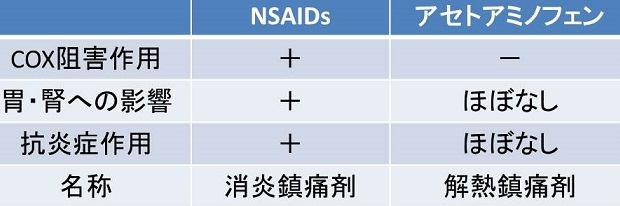
NSAIDs(Non-Steroidal Anti-Inflammatory Drugs)非ステロイド系抗炎症薬はアラキドン酸カスケードのシクロオキシゲナーゼ(COX)を阻害することで、プロスタグランジン類の合成を抑制する。特にプロスタグランジンE2(PGE2)は起炎物質・発痛増強物質であり、NSAIDsは主にPGE2の合成抑制により、鎮痛・解熱・抗炎症作用を発揮する。
アセトアミノフェンは、抗炎症作用はほとんどなく、作用機序は中枢神経におけるCOX阻害作用と考えられているが。詳細な機序は不明である。
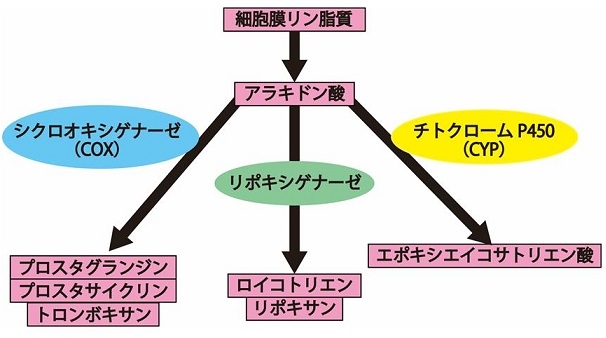
細胞膜リン脂質から合成されたアラキドン酸は、下図の3経路で主に代謝される。
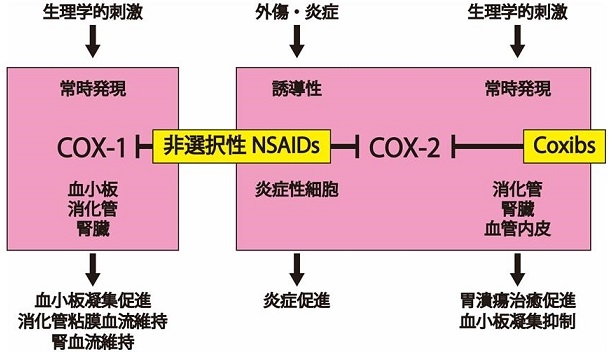
COXにはCOX-1とCOX-2のサブタイプがあり、COX-1は血小板、消化管、腎臓などに常時発現しており、臓器の恒常性維持に必要である。COX-2は炎症などで誘導され、血管拡張作用直を有し炎症を促進するPGE2などを合成する。
COX2阻害による心血管イベント増加についての検討を見てみると、CelecoxibとNaproxen、Ibuprofenの使用群間に有意さはなかった。
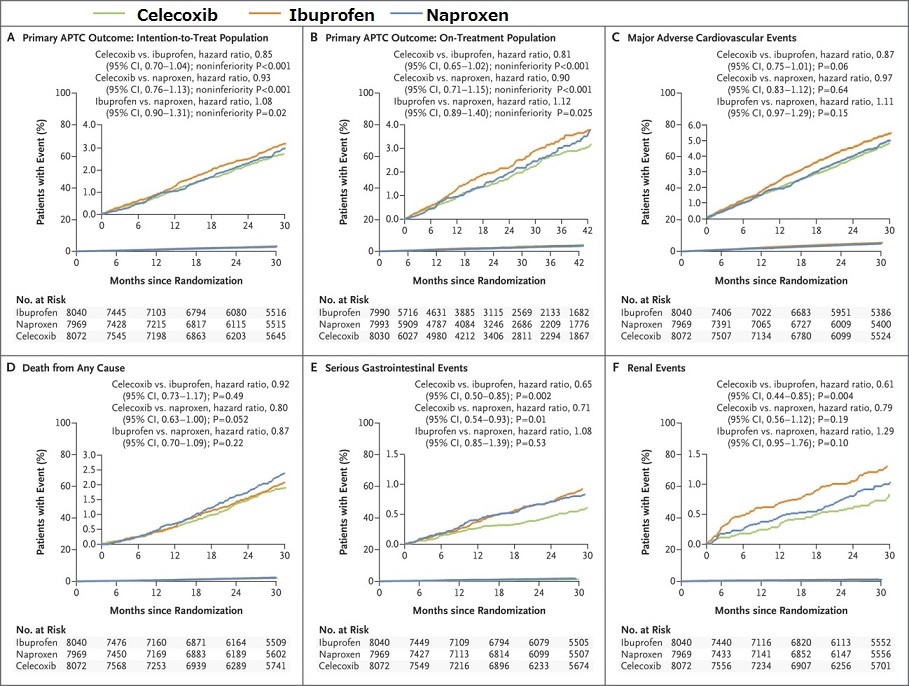
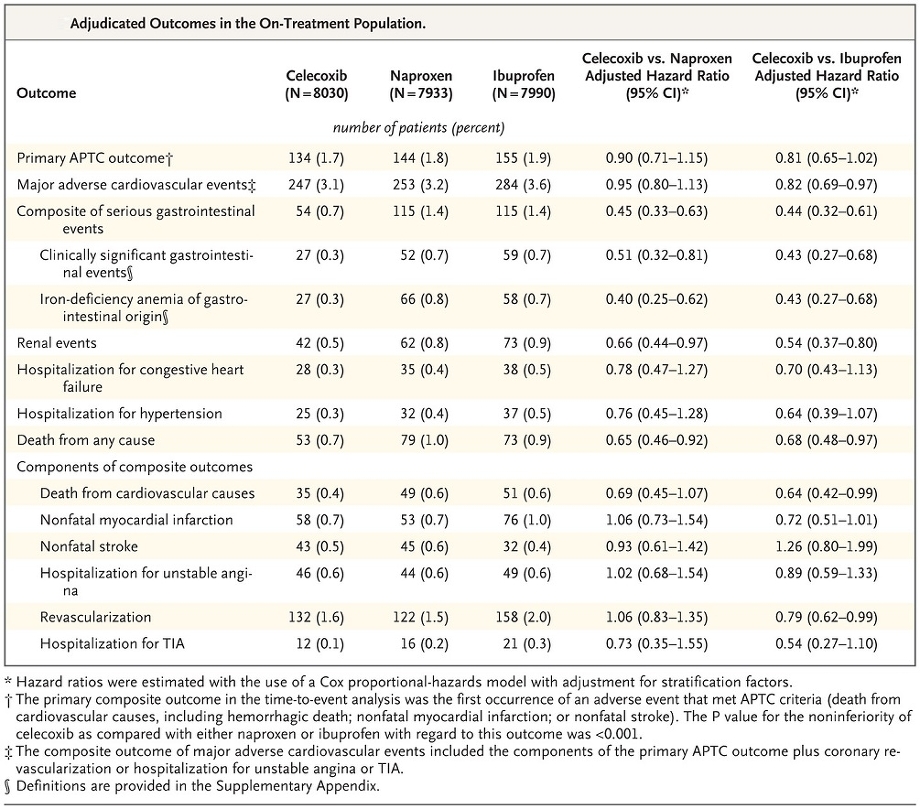
N Engl J Med 2016; :2519-2529
NSAIDsとアセトアミノフェンを比較すると下図のようになる。
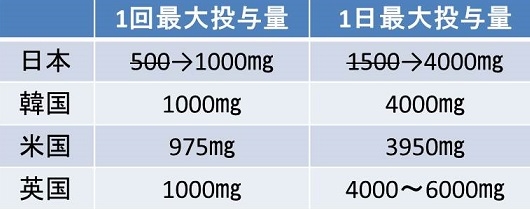
2011年1月よりアセトアミノフェンの投与量が世界並みになった。
神経障害性疼痛の薬物療法
Ca2+チャネルα2δリガンド
3環系抗うつ薬
セロトニン・ノルアドレナリン再取り込阻害薬(SNRI)
ワクシニアウイルス接種家兎炎症皮膚抽出液
オピオイド(軽度):トラマドール
オピオイド(中等度):ブプレノルフィン
オピオイド(強度):フェンタニールなど
その他の抗うつ薬
抗てんかん薬
NMDA(N-methyi-D-aspartate)受容体拮抗薬
抗不整脈薬
漢方薬
神経障害性疼痛薬物療法ガイドライン 改訂第2版
Number Needed to Treat:NNT 治療必要数で帯状疱疹後痛と糖尿病性神経症で各薬剤を比較している研究がある。
糖尿病性神経症などで5近いNNTがあるSNRIはPHNにはほとんど効果がなく、トラマドール、ガパペンチン、プレガバリンで4を超える値になっている。
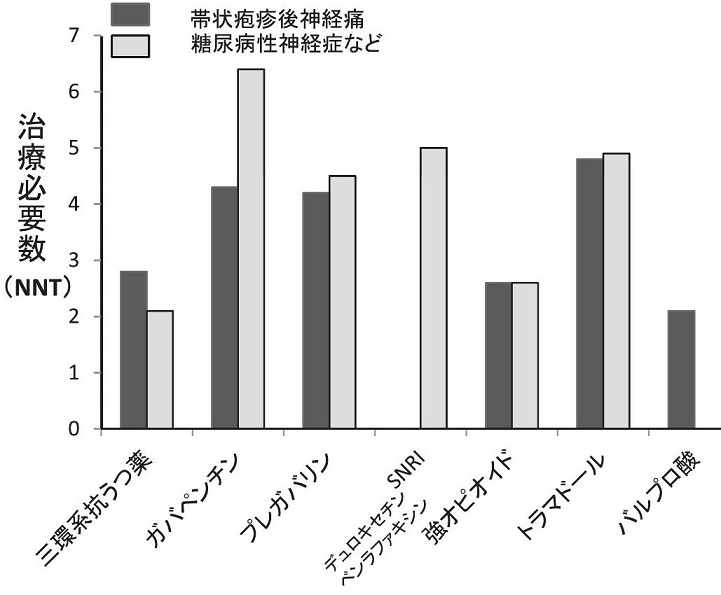
Pain 150:573-581 2010
https://journals.lww.com/pain/Abstract/2010/09000/The_evidence_for_pharmacological_treatment_of.31.aspx
3環系抗うつ薬(TCA):アミトリプチンやノルトリプチンはPHNに対して有効性が高いことが示されている。
1日1回10㎎から開始し、週に10㎎ずつ増量し30㎎でも効果が無ければ変更する。
口渇や傾眠、排尿困難などの抗コリン作用があり、ノルトリプチンの方が効果はやや弱いが副作用も少ない。
Ca2+チャネルα2δリガンド:プレガバリン
興奮性神経伝達物質の遊離を抑制する。150㎎/分2から開始し副作用が無ければ増量していく。薬効量は人によって異なる。
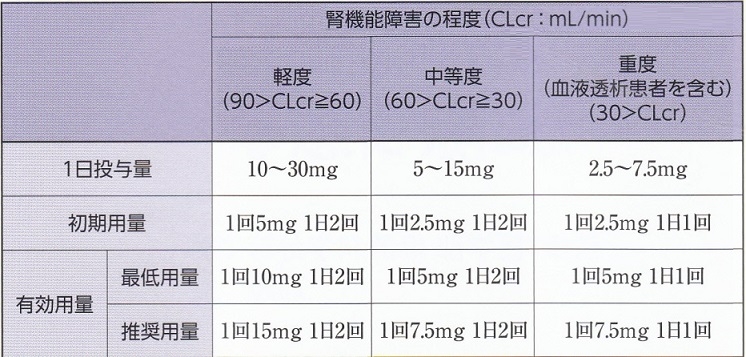
プレガバリンの尿中排泄率は84~98%と多核、透析患者での推奨投与量は添付文書に初期投与量②5㎎、維持量25~50㎎、最大75㎎、透析後の補充療法と記載されている。
120例のプレガバリン投与CKD患者で有害事象発生者の検討を見てみると、有害発症群は、非発生群に比し、高齢、低体重、血清Cr高値、eGFR低下しており、維持用量も少ない状況でみられているので、高齢、低体重、腎機能のより悪化した症例における初期投与量、維持量に注意が必要である。
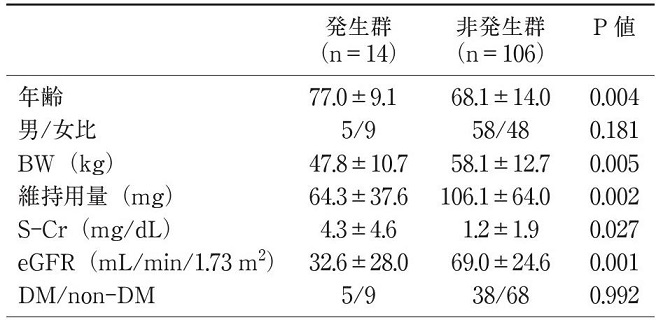
透析会誌 48 155-161 2015
PHNでのプレガバリンの投与としては、25㎎で投与開始し、3-4日で問題なければ増量とし、1週間ごとに容量を調節していき600㎎を最大量、150~300㎎を維持量と考え、4週間で効果判定する。
PHNの第一選択薬であり、急性期でも効果あるが、150㎎で効果ない時には変更する。万能薬ではなく、副作用出現時には馴化しないので、経過を観ずに中止を考慮する。
トラマドール:μオピオイド受容体作動薬としての作用とSNRIとしての作用を持つ。
μ、δ、κオピオイド受容体に対する親和性はモルヒネに比して非常に弱くμオピオイド受容体拮抗薬であるナロキソン投与でもトラマドールの鎮痛効果は完全に抑制されない。
オピオイド鎮痛薬の中では精神異存の発現が非常に少ないとされているが長期使用時には注意が必要である。
高用量での痙攣の報告があり、30%で呕気・呕吐(1~2週間で軽減)、15~50%で便秘、ホルモン異常、呼吸抑制などの副作用がある。
経口薬はアセトアミノフェン配合錠、口腔内崩壊錠、徐放剤の3種類あるが、徐放剤は効果が弱い感じがある。
PHNの強い人は、効果・副作用の面を考えると昼トラマドールを使い夜プレガバリンの併用投与が薦められる。
タリージェ:
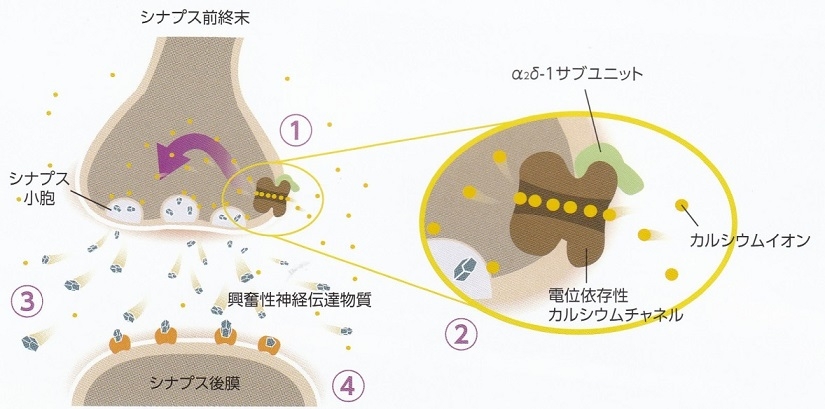
作用機序:①神経が損傷を受けると、シナプス前終末でα2δ-1サブユニットおよび電位依存性カルシウムチャネルが増加する。②活動の上昇した電位依存性カルシウムチャネルを通してカルシウムイオンの流入が増大する。③シナプス小胞から興奮性神経伝達物質が過剰に放出される。④興奮性神経伝達物質がシナプス後膜の受容体に結合し痛覚刺激が伝達される。
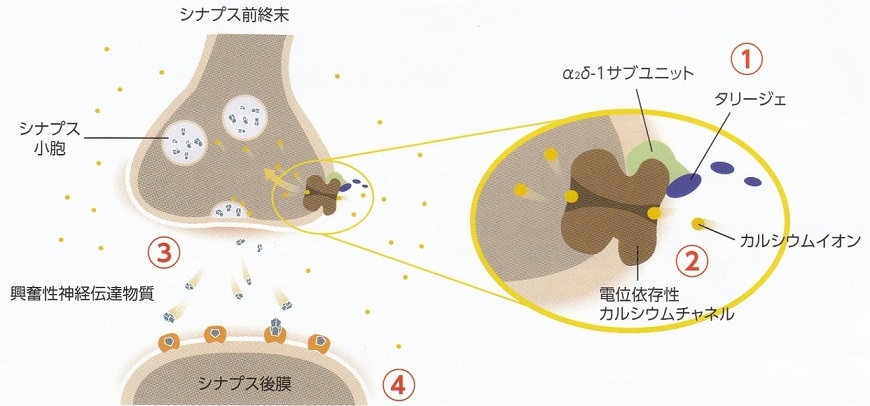
タリージェが投与されると、①電位依存性カルシウムチャネルα2δ-1サブユニットにタリージェが結合する。②電位依存性カルシウムチャネルが遮断され、カルシウムイオンの流入が抑制される。③シナプス小胞から興奮性神経伝達物質の過剰放出が抑制される。④シナプス後膜へ痛覚刺激が伝達されず、鎮痛効果を発揮する。
タリージェ(ミロガバリン)とプレガバリンのα2δ-1、α2δ-2を導入した293A細胞から調整した細胞膜分画を用いた結合解離解析の結果を見てみると、ミロガバリンの方が得意結合の半減期がより長いことがわかる。
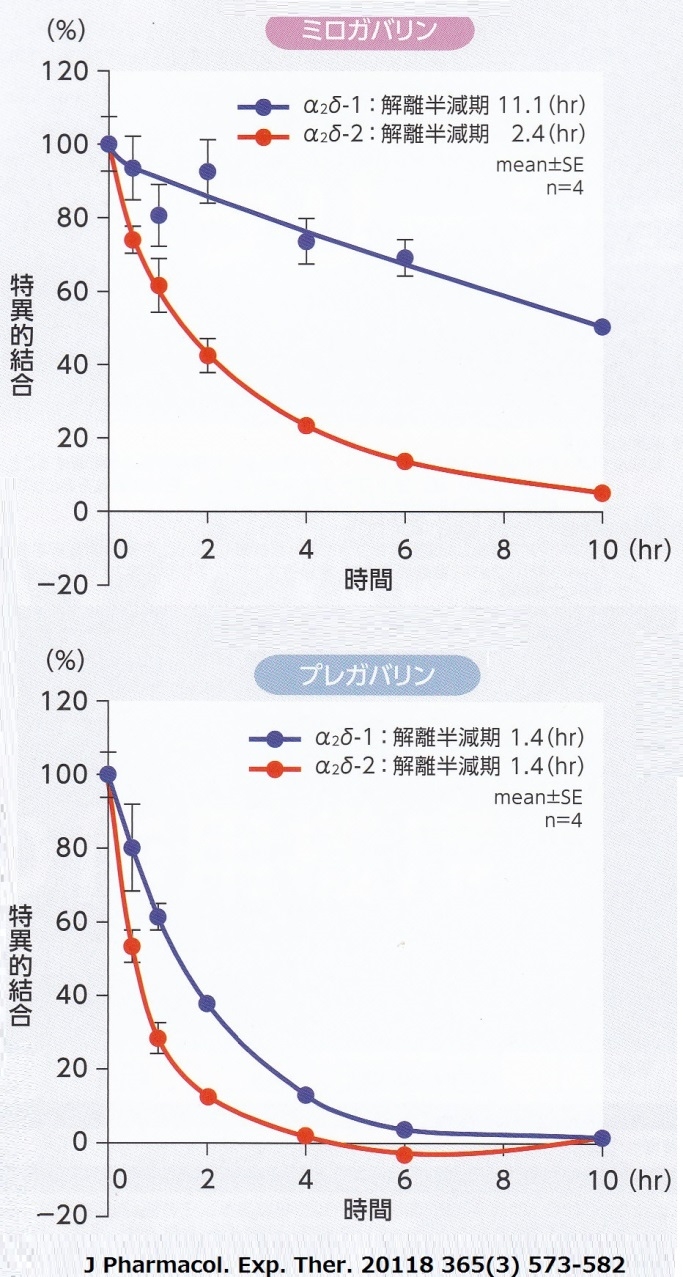
α2δのサブユニットのそれぞれの作用は以下のとおりであり、この結果を見ると、ミロガバリンで副作用がでにくいことが期待される。

1) Proc. Natl. Acad. Sci. USA. 2006, 103(46) , 17537-17542
2) Gen. Physiol. Biophys. 2015, 34(2), 105-118
3) Am. J. Pathol. 2004, 165(3), 1007-1018
4) J. Biol. Chem. 2004, 279(8), 7322-7330
5) J. Med. Genet. 2013, 50(2), 118-123
腎機能低下例においては、血中濃度が上昇し副作用が発現しやすいためクレアチニンクリアランス値に応じて投与量を調節する必要がある。