川村所長の勉強会参加記録
2024.05.02
便秘診療の基本~最新のエビデンスと便秘エコーの有用性を含めて~眞部紀明教授
2024年4月11日
演題「『便通異常診療ガイドライン2023』を用いた便秘診療の基本~最新のエビデンスと便秘エコーの有用性を含めて~」
演者: 川崎医科大学検査診断学教授 川崎医科大学総合医療センター中央検査課部長 眞部 紀明先生
場所: ヨコハマグランドインターコンチネンタルホテル
内容及び補足「
消化管の検査は以下のようなものがあり、それぞれに長所・短所がある。
内視鏡やMDL:壁内外の状態に関しては推測するしかないが粘膜の微細構造はよりよく描出できる。
CT、MRI、エコー:壁全体や壁外の変化を描出できるが、粘膜の微細病変は描出しきれない。
上行結腸癌腸重積はCFでは便が有り判断困難な場合も少なくない。
我々が経験した胃壁の特発性壁内血腫の症例の画像検査所見を示す。内視鏡、造影CT、コントラストエコーなどの検査を組み合わせて確定診断ができ、保存的治療で軽快した。
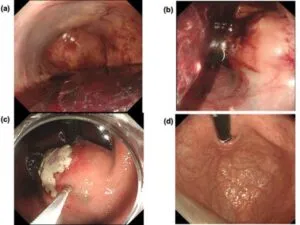
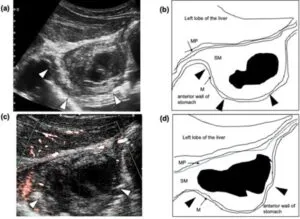
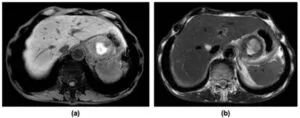
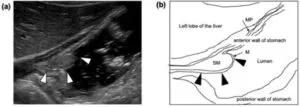
Volume 17, Issue 12, December 2022, Pages 4487-4491
https://www.sciencedirect.com/science/article/pii/S1930043322007658?via%3Dihub
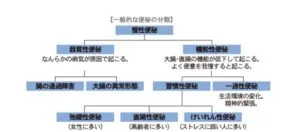
便秘は、器質性便秘か機能性便秘に分けて考え、器質性便秘の場合には、腸の通過障害か、大腸の形態異常であるか、を鑑別し、機能性便秘の場合には、一過性なのか習慣性なのかを、習慣性である場合には、弛緩性なのか、直腸性直野か、痙攣性なのかを鑑別する。
2016年度の国民生活基礎調査によると我が国の便秘の有病率は2~5%程度と言われ、男性2.5%よりも女性4.6%に多い傾向を示し、加齢により増加する。女性は若い頃から多く、高齢になるに従い男性の比率が増加し、80歳以上ではほぼ同程度となる。
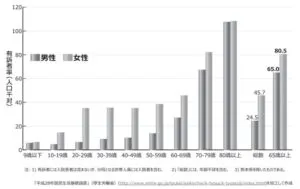
日老医誌 2020;57:406―413
https://www.jstage.jst.go.jp/article/geriatrics/57/4/57_57.406/_pdf/-char/ja
便秘を来しやすくする疾患や病態は、糖尿病、橋本病、過敏性腸症候群、子宮筋腫、脱水症、大腸癌、腰部脊柱管狭窄症、椎間板ヘルニア、パーキンソン症候群・パーキンソン病、急性腎不全、脊椎圧迫骨折、大腸過長症、腸閉塞、大腸ポリープ、自律神経失調症、ヒルシュスプリング病、腸回転異常症などがあるが
https://medley.life/diseases/55069eec6ef4586d3a85cf32/
フレイル、心血管疾患、認知症、慢性腎臓病、透析などによっても生じる。
日本の健康な高齢者620人でフレイルをスクリーニングするために開発されたKihon Check listを使ってプレフレイルの有病率に関するロジスティック回帰モデルで有意かつ独立した決定要因は、慢性便秘(オッズ比2.1)、失禁の発生(オッズ比2.0)、階段を上れない(オッズ比3.0)、狡猾(オッズ比1.5)、充足感の欠如(オッズ比3.2)、簡単な作業が困難であると感じたこと(オッズ比2.8)、無力感を感じたこと(オッズ比2.1)であり、便秘も関係していた。
Geriatr Gerontol Int 2017; 17: 1568–1574.
https://onlinelibrary.wiley.com/doi/10.1111/ggi.12935
便秘患者と脾便秘患者の15年間の追跡結果では便秘患者の生命予後は脾便秘患者に比べ有意に悪いことが示された。この理由としては様々な原因が考えられるが、一つには排便時の怒責等により、循環器系付加による心血管イベントの発生リスクが高くなることが考えられている。
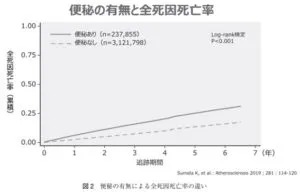

Atherosclerosis 2019;281:114―120
https://www.atherosclerosis-journal.com/article/S0021-9150(18)31552-1/abstract
加齢に伴い、健康な状態から、プレ・フレイル、フレイル、要介護状態へと身体活動度は低下してくる。
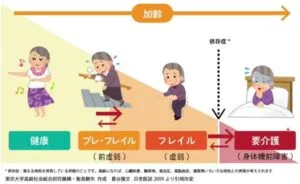
高齢者では便秘になると外出の抑制や、食欲の低下などが起き、高齢者であればサルコペニア-フレイルの悪循環を形成する。
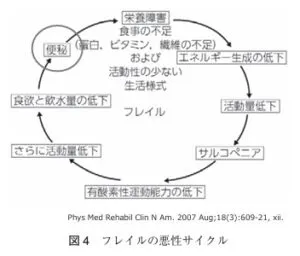
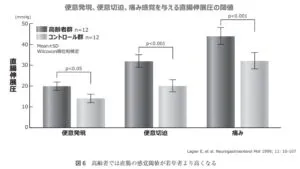
高齢になり、運動量の低下、水分摂取量の減少、食事摂取量の低下なども便秘症の発症を促すが、大腸輸送能の低下(大腸通過時間の延長)により排便回数の低下、硬便形成による排便困難症状の促進も影響している。これ以外にも、サルコペニアにより、腹筋量の低下などで排便に必要な筋力の低下による排便困難の発症が促進され、直腸知覚閾値の亢進により便意が起きにくく、トイレに行く回数の減少や、直腸での硬便形成による糞便側線の発症につながるとの報告されている(Neuroagastroenterol Mot 1999 11 100-107)。
日老医誌 2020;57:406―413
https://www.jstage.jst.go.jp/article/geriatrics/57/4/57_57.406/_pdf/-char/ja
2006年から2016年射かけて日本保健所の前向き調査において8地区の排便習慣を報告した50歳から79歳の参加者を対象に認知症の発症について追跡調査を行った結果、男性19396例中1889例、女性22859例中2685例が認知症と診断された。男性は排便頻度一日一回以上を1.00、週5~6回で1.38,週3~4回で1.46、週3回以下で1.79,女性ではそれぞれ、1.14、1.03、1.16、1.29出会った。正常便と比較し、男性で硬い便ではHRは1.30、非常に硬い便では2.18,女性ではそれぞれ1.15、1.84と便が硬いことは認知症のリスクが高いことと関連していた。
Public Health 2023, 221 31-38
https://www.sciencedirect.com/science/article/abs/pii/S0033350623001671?via%3Dihub
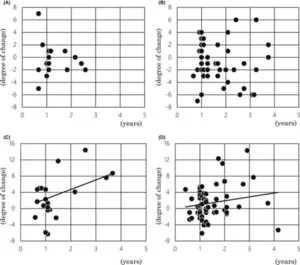
2015年1月から2020年12月の間にメモリークリニックを受診した新機関じゃ328例で2つの時点でADまたはMCIと診断された患者を検討した。
MMSE-JスコアとADAS-Cog-Jスコアの時間変化の散布図。(A) MMSE-Jスコアの時間的変化とCons[+]群の2つの時点の持続時間との間に相関関係はなかった。また、(B) Cons[−]群では、MMSE-Jスコアの時間的変化と2つの時点の持続時間との間に相関関係は認められなかった。(C)Cons[+]群は、ADAS-Cog-Jスコアの時間的変化と2つの時点の持続時間の間に有意な相関を示した(y = 0.1962x、R 2 = 0.2697、p = 0.0012)。また、(D) Cons[−]群は、ADAS-Cog-Jスコアの時間的変化と2つの時点の持続時間との間に有意な相関関係を示した(y = 0.0716x、R 2 = 0.0423、p = 0.0044)。
CNS Neurosci Ther. 2022 Dec;28(12):1964-1973
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9627372/
軽度認知障害(MCI)の発症と腸内細菌叢の研究で、日本人の70歳代患者(男性11例、女性18例)と無病対照者(男性17例、女性23例)を比較検討した。男女ともにMCIグループで、Clostridium XVⅢ、Eggerthella、Erysipelatoclostridium、Flabonigractor、Ruminococcus 2はより豊富であり、Megasphaera、Oscillibacter、Prevotella、Roseburia、Victivallisは少なかった。研究グループは、これらの因子を、糞便サンプルを用いた腸内細菌叢検査に組み込むことは、MCI患者をスクリーニングするために効率的な方法である可能性がある、と報告している。
吉草酸の産生に関連するOscillibacterとMegasphaeraは、MCIグループに少なく、吉草酸は、ヒストン脱アセチル化酵素(HDAC)阻害効果に寄与する可能性がある。HDACアイソフォームを介したエピジェネティックな調節不全は、アルツハイマー病およびMCIにおける神経機能障害および認知機能低下に寄与することが報告されている。
プロピオン酸と酪酸はHDAC阻害剤であり、プロピオン酸と酪酸を産生するRoseburia hominisによるGFラットの経口治療は、神経炎症を軽減したとの報告がある。Roseburiaの産生するプロピオン酸と酪酸の産生の減少がMCI患者において神経炎症の増加につながっている可能性がある。
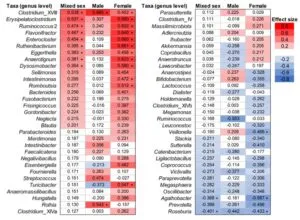
Biomedicines. 2023 Jun 22;11(7):1789
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10376419/
我が国の疫学研究からも排便回数が少なくなるにつれ心血管イベントが有意に増加することが報告されている。
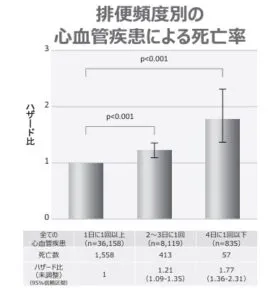
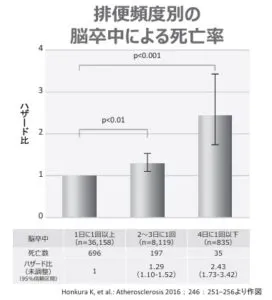
従って、血圧のコントロールに際しては、Heat shockなどに加えて、便秘患者では、排便時にはイベント発生を誘発することから便秘の治療補非常に重要であると考えられる。
Atherosclerosis 2016;246:251 256
https://www.atherosclerosis-journal.com/article/S0021-9150(16)30007-7/abstract
米国退役軍人3504732例の全国コホート調査で便秘のある患者は、便秘のない患者に比較してCKDのハザード比1.13,ESRDハザード比1.09と発生率が高く、eGFR低下の速さ(eGFR傾き<-10、 -10~<-5、-5~<-1)のオッズ比はそれぞれ1.17、1.07、1.01であった。
より重度の便秘は、各腎転帰のリスクが徐々に高くなることと関連していた。
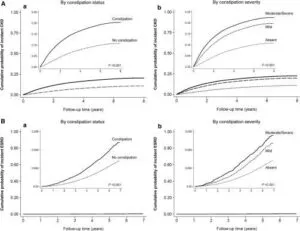
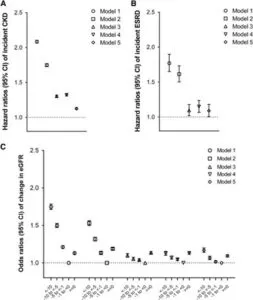
J Am Soc Nephrol. 2017 Apr;28(4):1248-1258.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5373459/
慢性腎臓病CKD患者では、腸内細菌叢が腸管バリア機能の低下とともに大きく変化している。これらの変化により、様々な腸由来産物が体循環に移行し、慢性炎症が部分的に媒介されるCKDおよび心血管疾患CVDの発症と進行に寄与する。体循環で識別可能な潜在的な有毒な腸由来の物質の中で細菌のエンドトキシンおよび腸代謝産物(例えばp-cresyl sulfate、trimethylamine-N-oxide)は、それらの免疫賦活特性および動脈硬化層生成特性について広く研究されており、CKDの「腸-腎臓-心臓」関連が注目されている。
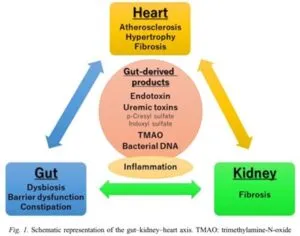
Physiol Int. 2019 Sep 1;106(3):195-206.
https://akjournals.com/view/journals/2060/106/3/article-p195.xml
1988年から1993年の間にIBS(10%)、慢性便秘(16%)、慢性下痢(18%)、消化不良(2%)、腹痛(15%)の症状がある人を5262人抽出し4176例の回答が得られ、3933例が解析対象となった。HRはIBS 1.09、慢性下痢 1.03,消化不良1.08,腹痛1.09であったが、慢性便秘は1.23と生命予後が不良であった。
便秘になったら生活習慣の改善が必要である。
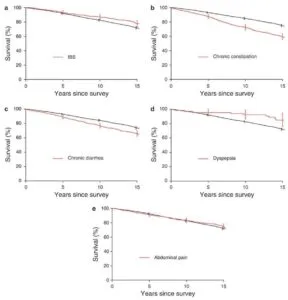
Am J Gastroenterol 2010 105 822-32
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2887253/
慢性便秘症の2023年の診療ガイドラインのフローチャート1を下記に示す。
問診・身体診察・検査で警告徴候の有無を確認する。
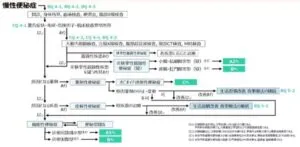
CQ4-1 慢性便秘症における警告症状・徴候とは何か?
慢性便秘症の「警告症状・徴候」は、排便習慣の急激な変化、血便、6ヶ月以内の予期せぬ3kg以上の体重減少、発熱、関節痛、異常な身体所見(腹部腫瘤の触知、腹部の波動、直腸指診による腫瘤の触知、血液の付着など)を代表とする、器質的疾患を示唆する症状と徴候である。
器質性疾患のあるなし、原因となる薬剤のあるなし、原因となる疾患のあるなしで判断していく。
器質性疾患あり→今日作成器質性便秘症→各疾患に応じた治療
薬剤性便秘症→オピオイド誘発性便秘症以外は原因薬剤の中止・変更を検討する
症候性便秘症→原因疾患の治療
いずれにも該当しない場合が機能性便秘症となる(便秘型IBSを含む)
この場合には排便回数減少型か、排便困難型かに分ける。
頻度を見てみると数のようになる。
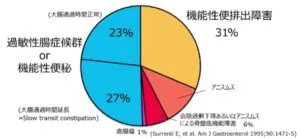
BQ 3-1慢性便秘症の病態に結腸機能は関与するか?
結腸感覚変化と結腸運動低下に代表される結腸機能障害は慢性便秘症の病態に関与する。
参:結腸の動き
区域性収縮と伝播性収縮に分類される。
区域性収縮は、結腸運動の大部分を占める5~5mmHgの大腸輸送速度を低下させる収縮波であり、内容物吸収を最大限に吸収する役割を担う。
伝播性収縮は、50mmHg未満の低振幅大腸収縮波(low-ampllitude propagating contractions:LAPCs)と50~150mmHgの高振幅大腸収縮波(high-ampllitude propagating contractions:HAPCs)に分類される。
LAPCsの役割は未だ不明な点もあるが、腸管ガスや腸液の輸送を担っているとされる。HAPCsは排便行動につながるより広範囲の腸内容の輸送を担い、排便において重要な役割を果たしている。
直腸(Rs)部には周期的な直腸運動活動(periodic rectal motor activity:PRMA)を認める。PRMAは特に特に睡眠中に活動が亢進し、便や腸管ガスが直腸内へ流れているのを予防している。
これら結腸運動を維持するためには直腸の感覚が重要な役割を果たしている。さらに結腸運動の重要な生理反応は起床後反応と、食事誘発性胃結腸反応であり、起床時と食後にHAPCsが多く見られる。
これらの動きが障害されると便秘症を引き起こす。
慢性便秘症の病態は、大腸通過時間により大腸通過正常型便秘と大腸通過遅延型便秘(slow transit constipation:STC)、便排出障害型便秘に分類される。
大腸通過時間の評価には、放射線不透過マーカーを用いるもの、wireless motility capsuleを用いるもの、大腸シンチグラフィーを用いるものがある。
放射線不透過マーカーを用いる評価では、放射線不透過マーカーが入ったカプセルを食事とともに内服し、120時間(5日)後に腹部X線を撮影し、20%以上のマーカーが残存している場合、STCの可能性が高いとされている。
wireless motility capsuleは消化管各部位の通過時間を評価することができ、大腸通過時間が59時間を超える症例、または小腸と大腸を合わせた通過時間が70時間を超える症例は通過時間が延長していると考えられる。
大腸シンチグラフィーによる検討では、24時間と48時間後の幾何中心を用いて通過時間を評価している。
こうした大腸通過遅延型を示す慢性便秘症患者では、結腸運動、HAPCs、起床後反応および食事誘発胃結腸反応が有意に低下している。さらに60%の患者に結腸感覚低下を認めることが報告されている。
結腸内圧検査でHAPCs、食事誘発胃結腸反応および起床後反応の3項目のうち2項目以上がみられないものは結腸神経障害(colonic neuropathy)、2項目以上は保たれているものの、内圧変化が乏しい、または内圧変化のAUC(area under curve)が低値であるものは結腸筋障害(colonic myopathy)と評価することができ、STCと診断された患者のうち結腸神経障害が認められた患者は薬物療法やバイオフィードバック療法では改善が得られず、手術が必要になった患者が多いことが報告されている。一方、便秘よりも腹痛を有意に認める便秘型過敏性腸症候群患者では逆に結腸感覚は亢進することが報告されている。
Int J Colorectal Dis. 2018 Mar;33(3):345-348
https://link.springer.com/article/10.1007/s00384-018-2964-3
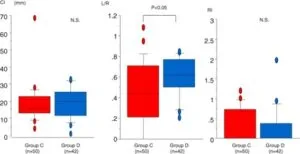
慢性便秘患者223例(男性75例、女性148例:平均62.9歳)を登録し、結腸を上行結腸:A、横行結腸:T、下行結腸:D、S状結腸:Sおよび直腸:Rの養鶏を測定し、便秘指数CI=(A+T+D+S+R)/5および左右分布比L/R=(D+S)/(A+T)、rectal index*RI=R/CIを使用し、繊維食または浸透圧下剤で2週間治療し、便秘の改善がない場合には、刺激性下剤を追加してさらに2週間追跡して評価した。
223例中164例が解析対象となった。繊維食や浸透圧下剤非反応群=Group A:92例、繊維食や浸透圧下剤反応群=Group B:72例、刺激性下剤追加非反応群=Group C:50例、刺激性下剤追加反応群=Group D:42例
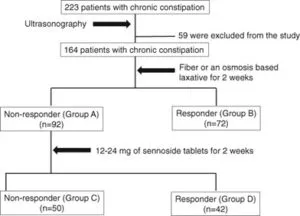
各群の性別や年齢BMIは下表のとおりである。
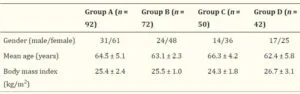
Group AでCIは有意に高い値を示したが、L/R、RIは有意な差を認めなかった。
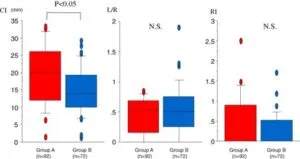
Group CはGroup Dに比べL/Rが有意に低値であった。
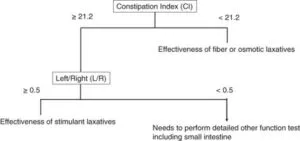
以上をまとめてみるとCIが21.2未満の症例は繊維食や浸透圧下剤が有効であり、CIが21.2以上で、L/Rが0.5以上であれば刺激性下剤が有効であり、0.5未満の症例はいずれも無効である可能性が高いといえた。
JGH Open. 2019 Mar 12;3(4):310-315
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6684505/
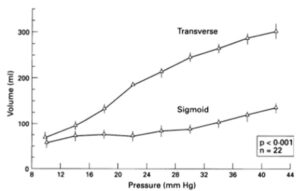
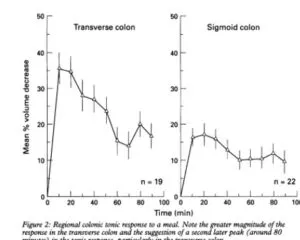
食前腸容積は横行結腸T:150ml、S状結腸S:128mlと近似していたが、食後に直径はT:24.1%、S:13.1%と有意に増加した。位相性収縮の平均増加はS状結腸で有意に大きかった(T:425mmHg/90min、S:1270mmHg/90min)。コンプライアンスはS状結腸よりも横行結腸の方が大きかった(T:7.6ml/mmHg、S:4.1 ml/mmHg)。
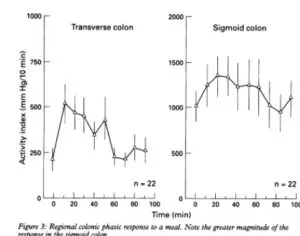
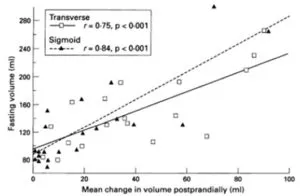
Gut 1995 37 264-9
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1382729/?page=4
重度の便秘の8例と健康人5例で、シンチグラフィーで腸の通過時間を測定した。上行結腸や横行結腸では、有意な差は認めなかったが、左結腸でゆっくりと通過した。
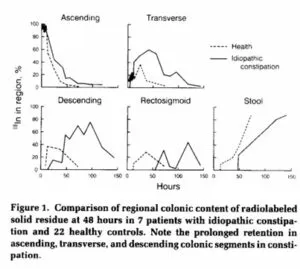
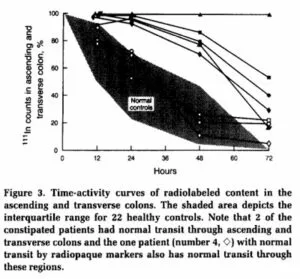
Gastroenterology. 1991 Jul;101(1):107-15
https://www.gastrojournal.org/article/0016-5085(91)90466-X/pdf
70例の連続下の便秘症例において、36例に直腸出口閉塞症候群を示唆する症状があった。37%が骨盤底機能障害、27%が緩慢な通過便秘、8%がアニスムスであった。
Am J Gastroenterol. 1995 Sep;90(9):1471-5.
https://pubmed.ncbi.nlm.nih.gov/7661172/
参:アニスムス:肛門周辺の筋肉を排便時にコントロールできなくなり、骨盤底筋や肛門括約筋を弛緩させることができなくなる症状
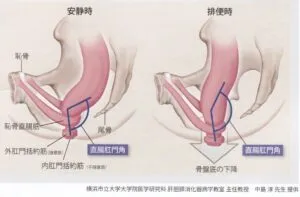
参:人類は鳥類などとは異なり、便が不随意に排出されないような解剖学的特徴を備えている。
一つ目の機序として、安静時には恥骨直腸筋の緊張状態により、直腸が前方に牽引されることで、直腸肛門角が80~100度と折れ曲がり、排便を抑制している。
不随意筋である内肛門括約筋は通常収縮しているが、直腸に便が充填されると反射的に弛緩する。このような状態になった時に、二つ目の機序として、随意筋である外肛門括約筋を収縮させることで排便を抑えている。
トイレに入り排便の準備が整うと、怒責により腹腔内圧が上昇、恥骨直腸筋の弛緩により直腸肛門角が鈍化するとともに、外肛門括約筋を弛緩させて排便する。
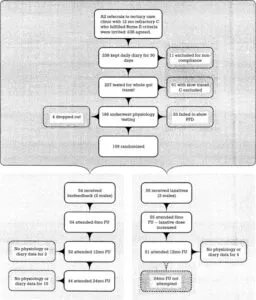
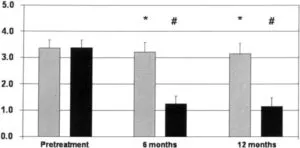
慢性の重度の骨盤底機能障害(pelvic floor dyssynergia)患者に対して始め20g/日の食物繊維と浣腸または坐薬で週2回まで治療した。ノンレスポンダーは、週5回のバイオフィードバックセッション54例、またはポリエチレングリコール14.6~29.2g/日の投与と週5回の便秘予防のカウンセリングセッション(laxative-treated群)55例のいずれかに割り付けた。
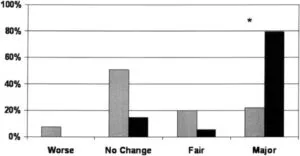
6ヶ月と12ヶ月後ともにバイオフィードバック療法(黒バー)の54例中43例79.6%においてmajorの改善を認めたが、laxative-treated群では、55例中12例21.8%だった。
治療前では差がなかった、6ヶ月後、12ヶ月後ではバイオフィードバック療法群で有意に改善していた。
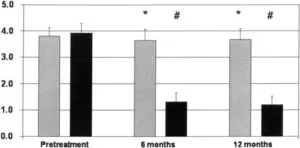
Average number of bowel movements per week accompanied by straining in laxative-treated patients (shaded bars) and biofeedback-treated patients (solid bars).
治療前には不完全な腸の動きには差がなかったが、6ヶ月後、12ヶ月後にはバイオフィードバック療法群において有意な改善が見られた。
Average number of incomplete bowel movements per week in laxative-treated patients (shaded bars) and biofeedback-treated patients (solid bars).
Gastroenterology. 2006 Mar;130(3):657-64.
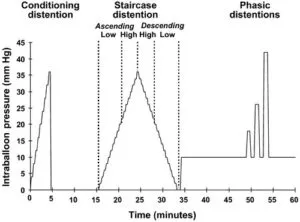
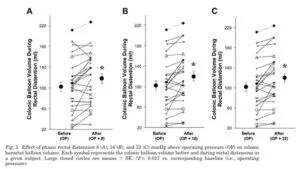
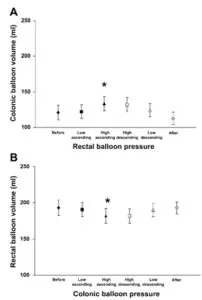
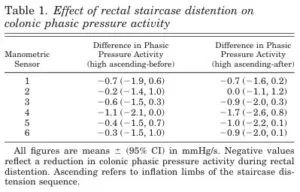
18歳から51歳の健康なボランティア30名を公募し、ポリエチレンバルーンバロスタットマノメトリックアセンブリを、柔軟なS状結腸状結腸検査を透視検査を使用して上行結腸に配置した。直腸の運動活動は、直腸内の長さ7cmのポリエチレンバルーンで記録され、肛門縁から5cmの園医部位は、直腸運動活動を記録する別のバロスタットに接続している。
バルーン内圧を0から36mmHgの30秒間隔で2mmHg刻みで膨らませ、その後0mmHgまで同様のステップで収縮させた。結腸バルーンの容積は、結腸緊張の低下を反映して、動作圧力より8,16,および32mmHg高い相性直腸膨張中に同様の程度に増加した。バルーン容積も増加し、階段の直腸膨満中に位相圧活動が減少した。対照的に、直腸バルーン容積は減少し、位相および階段結腸膨張中の緊張増加を反映している。直腸膨満は直腸の運動活動を阻害し、内臓抑制反射を示している。
Am J Physiol Gastrointest Liver Physiol. 2002 Aug;283(2):G384-9.
https://journals.physiology.org/doi/full/10.1152/ajpgi.00359.2001
直腸内の便がたまってくると口側の腸の動きにも影響することが示された。
つまり、直腸の便を減らすと大腸の動きが改善してくることを示している。
慢性便秘は高齢者によく見られる胃腸疾患であるが、認知障害や身体障害により、症状を表現できない場合も多く、自覚症状を評価することは極めて困難となる。携帯型の超音波検査器を用いて、直腸の糞便貯留を観察することにより、こういった問題を改善することが可能となる。超音波検査や慢性便秘の診断を専門としない医師、検査技師、看護師が役立てられるプロトコールを作成した。
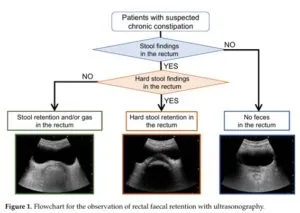
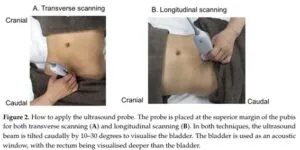
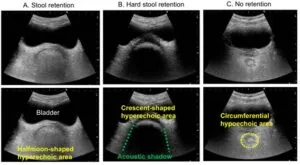
Diagnostics (Basel). 2022 Jan 25;12(2):300
file:///C:/Users/jeffb/Downloads/diagnostics-12-00300.pdf
エコー検査で直腸に便があるかどうかや便の性状が判別できるので、認知機能の低下している患者、意思疎通が困難な患者、寝たきり患者においての評価が容易であるし、AIを併用することで、看護師や非医療者でもトレーニングをすることにより、エコー検査所見を医療に利用することが可能となる。
FUJIFILMが開発したiViz air ver. 5
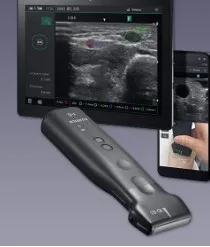
https://www.fujifilm.com/jp/ja/healthcare/ultrasound/iviz-air/iviz-air-linear
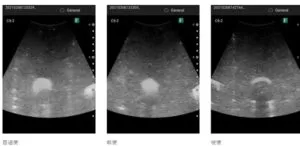
便(-):全周性の低エコー域、便(+):半月型の高エコー域、硬便(+):三日月型の高エコー域として描出される。
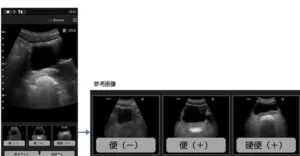
直腸観察した際に、画像をフリーズすると、直腸の煮え方を判断するための参考画像も表示され、その中で最も見え方が似たものを「便(-)」、「便(+)」、「硬便(+)」、「該当なし」から選択する。
AI技術を用いて開発された直腸観察ガイドPlus(便有無判別アシスト機能)を搭載した機種も2022年12月1日発売された。
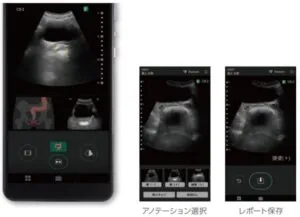
便があると黄色で、便がない場合には青色で表示されるので、ナースや家族のみでの検査も補助診断付きで実施することが可能となった。
https://www.eizojoho.co.jp/newspr/16056
さらには、排便中にiViz airを用いて、直腸が屈曲しない排便をトレーニングするバイオフィードバックの治療にも活用できる。