川村所長の勉強会参加記録
2014.06.30
iPS細胞の循環器領域への臨床応用 福田恵一教授
2014年6月21日 ローズホテル横浜
演題「iPS細胞の循環器領域への臨床応用」
演者:慶應義塾大学医学部循環器内科教授 福田恵一先生
内容及び補足「
我が国の心不全による年間死亡数は4万人を超え、特に末期重症心不全患者の予後は、1円死亡率が75%とされている。これらの致死的な重症心不全に対する根本的治療法は、心臓移植と人工心臓治療であるが、ドナーの不足や補助人工心臓の耐久性などの問題がある。よって重症心不全に対する根本的地用法としての心筋再生治療の研究開発は急務である。
当初iPS細胞はレトロウイルスを用いて、Oct3/4、Sox2、Klf4、c-mycの4因子を線維芽細胞に導入していた。
その際、皮膚の生検が必要であり、四つの因子を導入した線維芽細胞が確立するのに2ヵ月半かかること、外来遺伝子が染色体上の既存遺伝子を破壊して遺伝子異常を惹起すること、挿入遺伝子が再度活性化して奇形腫などの形成する危険があることが問題であった。
特に皮膚生検は侵襲的であり、女性や小児から疾患特異的iPS細胞を樹立する場合に大きな障害であった。
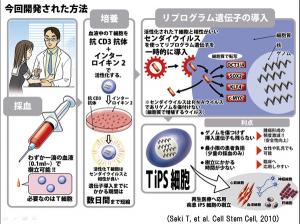
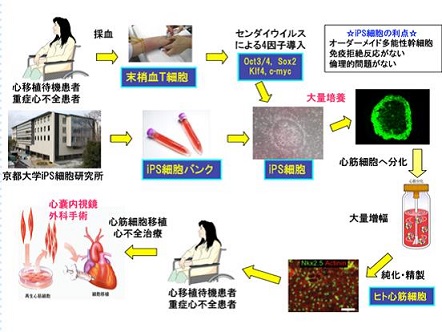
我々は、末梢血のT細胞にセンダイウイルス(SeV)を用いて一滴(0.1ml)の血液からわずか1ヵ月足らずで、ゲノム遺伝子を傷つけずにiPS細胞を樹立する方法を開発した。
血液中Tリンパ球を抗CD3抗体とIL-2存在下で培養することにより、Tリンパ球のみが細胞増殖し、5日目にはコロニーを形成した。この活性化Tリンパ球にSeVを用いて、上記4つのリプログラム遺伝子の導入を行った。SeVはRNA(-)鎖型のウイルスであるので、細胞内に取り込まれた際、細胞の核には取り込まれず、細胞質内で増殖するので、ゲノム遺伝子の破壊や、SeV遺伝子の再活性化が起こらない。この方法で継代培養したiPS細胞は3胚葉系に分化し、15継代ほどで、残存ウイルスが完全に消滅し、ゲノム染色体に異常がみられないこと、免疫不全マウスに移植して、奇形腫を形成し、多分化能を有していることを証明した。しかもこの方法では,iPS細胞の樹立に25日しかかからなかった。
Cell Stem Cell, 12, 127-137 (2013)
http://www.med.keio.ac.jp/rdb/gcoe-stemcell/view.php?i=26
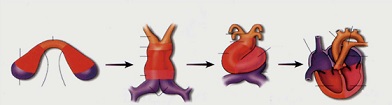
心臓の発生過程を見てみると、杯の前方に三日月形の心原基(Cardiac cresent)を形成し、心内皮層(endocardium)と心筋層(myocardium)の二層からなる1本の原始心筒(primitive heart tube)が形成される。この原始心筒がルーピングを伴いながら分化し、中隔と弁によって隔てられた4つの部屋を持つ心臓が形成される。
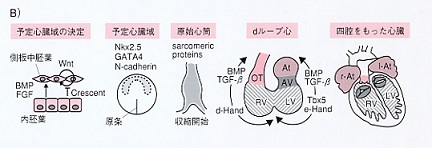
心臓形成最早期であるCardiac Cresent期の心筋前駆細胞に発現する因子をスクリーニングし、細胞増殖因子BNP2、4の内因性阻害因子nogginが同部位に強く発現していることを見出した。
マウスのES細胞に特定時期、特定濃度で投与すると90%程度心筋細胞に分化誘導できることを見出した。しかし、サルのES細胞やヒトのES細胞、ヒトiPS細胞では、心筋細胞への分化誘導は低率であった。noggin以外の増殖因子が必要であるのだ。
妊娠6-7日目に発現する因子を調べているとG-SCFの受容体が1000倍以上発現することに気づいた。G-CSFは従来骨髄の顆粒球の増殖因子と考えられていたが、G-CSFを測定してみると、再生心筋自体およびマウス胎仔期心臓に多量に発現していた。妊娠9日目のマウス子宮に直接G-CSFを投与すると、胎仔心筋は盛んに細胞分裂し、著しい心筋層の肥厚を認めた。
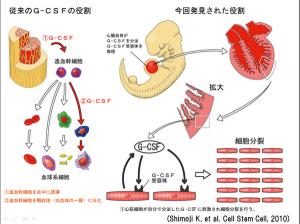
ヒトiPS細胞から得られた再生心筋の中に未分化幹細胞が存在するため、奇形腫の形成の可能性などがあり、直接移植医療に用いることはできない。臨床応用するためには、心筋細胞を純化精製する必要がある。
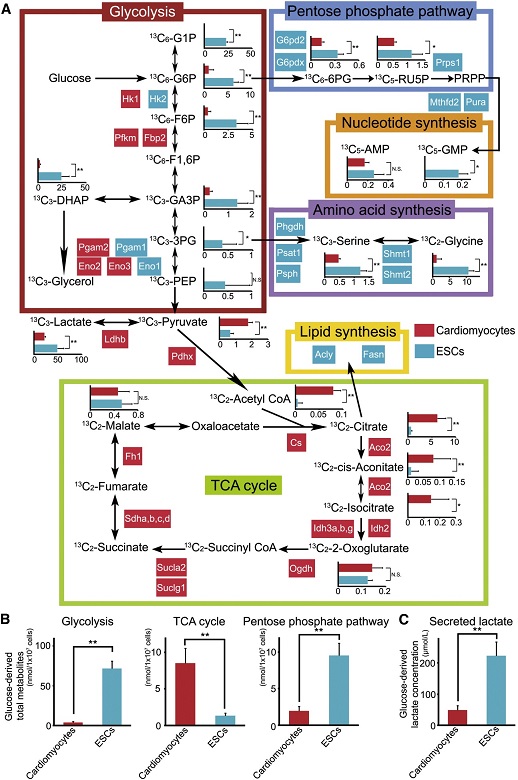
そこで目を付けたのが心筋細胞とES/iPS細胞のエネルギー代謝の違いである。発現している遺伝子を解析するトランスクリプトーム解析(http://pgx.medic.mie-u.ac.jp/upload/p1_zf20100608085504.pdf)
や、細胞内物質のすべての変動を測定解析するフラクソーム解析を行い両細胞間の代謝を比較してみた。下図の青の白抜き文字がES/iPS細胞で盛んな代謝経路で、赤の白抜きの部分が心筋細胞で盛んな代謝経路である。
ES/iPS細胞では、解糖系酵素、核酸合成経路、アミノ酸合成経路が発達し、グルコース代謝を中心としてエネルギー代謝を行っている。
一方、心筋においては、グルコース代謝よりも乳酸を主たるエネルギー源として利用していることがわかってきた。
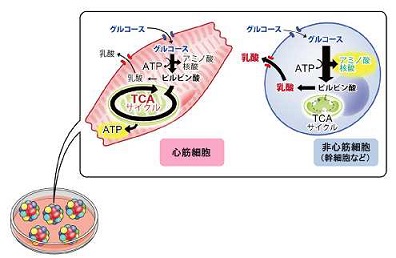
http://news.mynavi.jp/photo/news/2012/11/16/127/images/003l.jpg
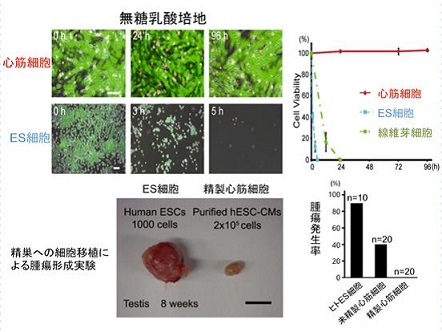
そこで培養液からグルコースを抜いて、乳酸を添加した培地でそれぞれの細胞を培養した。
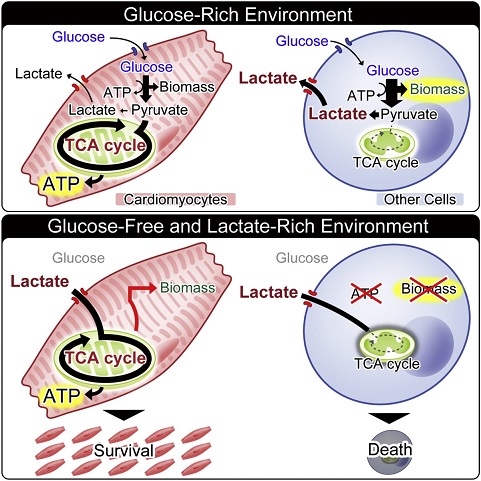
単純図式化すると(a)の今までは蛍光色素や抗体を使い、fluoresecence activated cell sorting(FACS:蛍光セルソーター)を用いて心筋細胞生成を行っていたが、この方法では、工程が複雑で長時間かかっていたが、(b)の心筋細胞のみ生存可能な環境を子駆逐して培地の組成を変えることにより、効率よく大量の心筋細胞を生成できた。
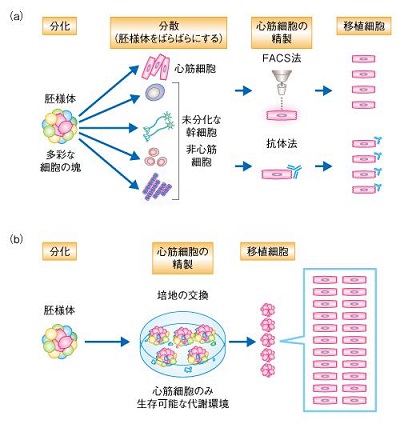
http://first.lifesciencedb.jp/archives/6184
この培地では、ES/iPS細胞は5時間以内にすべての細胞が死滅したが、心筋細胞は120時間の継続培養でも拍動を続け死滅しなかった。この性質を利用し、心筋細胞を純化する方法を確立した。これらの心筋細胞を免疫不全マウスに移植しても奇形腫などの腫瘍形成は見られなかった。
http://www.lifetechnologies.com/jp/ja/home/communities-social/NEXT-Forum/voice-report/user-voice-vol22.html
こうやって得られた心筋細胞であるが、心筋にどのくらい移植できるかが問題である。
これまで行われてきた心筋細胞移植方法は、細胞浮遊液を直接心筋に注射していたが、その移植細胞のほとんどは、注射部位から流出したり、壊死したりして細胞生着率は3%と低かった。
純化精製した再生心筋細胞を1000個ほどの細胞凝集塊(心筋球)を作成し投与を試みることにより、生着率を90%程度まで改善することができた。心筋球を形成することにより、細胞接着・パラクリンによる細胞増殖因子作用・細胞界のサイズが大きくなるために抽出しにくくなることなどがその理由と考えられる。
移植直後は移植心筋細胞は生体心筋細胞の一部分にしか存在しないが、移植後3週目、8週目と時間の経過とともにそのサイズは拡大し、次第に成長していくことも確認された。
一連の工程を図式化すると以下の図になる。
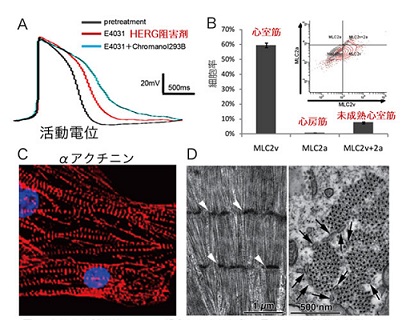
これらの方法で生成した心筋は、心室筋が7割、心房筋が2割、刺激伝導系細胞が1割の率で分化するが、当初の想像とは異なり、一番リズムが速い細胞のリズムで拍動するのではなく、精製凝集された細胞の平均的なリズムで、拍動するようになる。
http://www.kyoto-u.ac.jp/ja/news_data/h/h1/news6/2012/121026_1.htm