呼吸器系
2014.05.27
睡眠時無呼吸症候群における睡眠障害 網代洋一先生
3014年5月26日 横浜医療センター 2F 大会議室
演題「睡眠時無呼吸症候群における睡眠障害」
演者:横浜医療センター循環器内科医長 網代洋一先生
内容及び補足「
睡眠時無呼吸症候群(SAS)の問題点は大きく分けて二つある。
その一つが産業事故である。
世界におけるSASによる有名な事故として、
スリーマイル島の原子力発電所事故 (1979年)
急停止後の炉心の冷却に失敗し、燃料が融け、周辺地域に放射能が漏れる
⇒作業員の睡眠不足(疲労)による人的ミスが原因と考えられている
スペースシャトル・チャレンジャー号の打ち上げ直後の爆発事故 (1986年)
打ち上げから73秒後に突如爆発、シャトルの各部分は発射直後の空気応力で空中分解した後に大西洋に落下し、クルー7名の全員が死亡
⇒作業員の長時間労働と睡眠不足が原因と考えられている
チェルノブイリ原子力発電所事故 (1986年)
原子炉が止まった際に備えた実験を行っていたところ、制御不能に陥り、休止中であった4号炉の炉心が融解、爆発したとされる。爆発により原子炉内の放射性物質が大気中に多量に放出された
⇒作業員の睡眠不足による不適切な対応が原因と考えられている
アラスカ沖のタンカー座礁による原油大量流出事故 (1989年)
豪華客船スタープリンセス号の座礁事故 (1995年)
アメリカミシガン州での列車衝突事故 (2001年)
などがある。日本においても、
2003年、2月26日、JR山陽新幹線岡山駅で、東京行の新幹線が、所定の位置より約100m手前で止まり3両ほどがホームからはみ出したままになった。車掌が運転席に駆けつけると、運転士は腰かけたまま眠っいた。
2003年10月 名古屋鉄道新岐阜駅で電車がホーム端の車止めに衝突
2004年3月 羽田発山口宇部行の全日空航空機で機長が居眠り
2005年11月 名神高速道路で多重衝突事故(7人死亡)
2010年戸塚駅で800m通り過ぎ
2012年渋滞中の首都高速湾岸線でトラックがワゴン車に衝突。ワゴン車に乗っていた東京税関職員6人が死傷。眠気を感じてから仮眠状態に陥るまで約1.5キロ、さらに事故に至るまで約1.5キロを運転。
2014年北陸自動車道でバスがトラックに衝突。
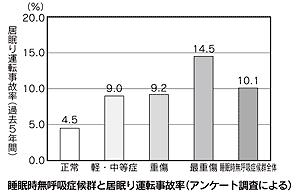
通常の人の居眠り運転事故の割合は4.5%に対して、SAS全体では10.1%、重症SASにおいては3倍の14.5%も運転事故率が高値です。
もう一つの問題は心血管イベントが高頻度に認められることです。
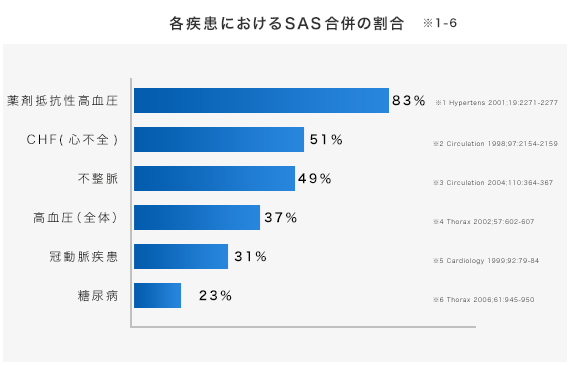
薬剤抵抗性高血圧の83%、腎不全患者の73%、心不全の51%にSASが合併しているといわれています。
SASの定義としては、一晩7時間の睡眠中に30回以上の無呼吸があり、そのいくつかはnon-REM期にも出現するもので、無呼吸指数(AI)≧5。
用語
Apnea無呼吸:10秒以上の呼吸気流の停止
AI (Apnea Index 無呼吸指数):1時間あたりの無呼吸の回数。
AHI (Apnea Hypopnea Index 無呼吸低呼吸指数):換気の50%以上の低下に、酸素飽和度(SpO2)の4%以上の低下を伴うものを低呼吸(Hypopnea)と一般に定義し、睡眠1時間当たりの無呼吸と低呼吸の合計の回数。
重症度分類
軽 症 5(10)≦AHI<15
中等症 15≦AHI<30
重 症 30≦AHI
分類
閉塞型睡眠時無呼吸症候群 (Obstructive Sleep Apnea Syndrome=OSAS):胸部や腹部の呼吸運動は行われているにもかかわらず、上気道の閉塞のために鼻、口での呼吸がなく無呼吸となるもの。呼吸再開時に、大きないびきを伴うのが特徴。
中枢型睡眠時無呼吸症候群 (Central Sleep Apnea Syndrome=CSAS):肺、胸郭、呼吸筋、末梢神経に異常がなく、中枢神経系の疾患により呼吸制御系が障害された場合や、呼吸中枢の機能異常により、REM期を中心とした睡眠中に、呼吸筋への刺激が消失して無呼吸となる。脳疾患患者や心不全患者ににみられる異常呼吸:チェーンストークス呼吸は、y痛数型に分類される。
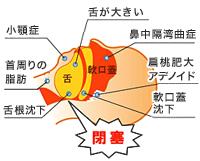
OSASの原因は上気道である咽頭や咽頭周囲の閉塞により生じる。閉塞の原因としては、肥満に伴う上気道軟部組織への脂肪の沈着、扁桃肥大、巨舌症、鼻中隔彎曲症、鼻中隔彎曲症、小顎症、上気道筋の活動低下、舌根沈下などがある。
我が国のSASは200万人といわれ、高齢者ほど多くみられ、症状としては(SAS患者における症状の出現頻度)、睡眠中のいびき(93%)、睡眠中の無呼吸(92%)、日中の居眠り(83%)、起床時の熟睡感の欠如(51%)、全身倦怠感(51%)、夜間頻尿(40%)などがみられる。
特に前立腺肥大の可能性がないのに夜間頻尿がみられる場合には、SASを疑うべきである。
検査の流れとしては、問診でSASが疑われた場合には、外来で下にアプノモニターを付けてもらい、自宅の睡眠下での無呼吸の状態をチェックする。
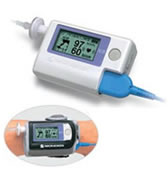
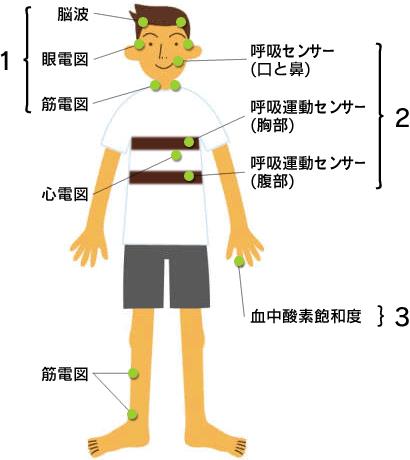
簡易アプノモニターで異常を認めた際には一泊入院をしてもらい終夜睡眠ポリグラフ(PSG)という検査を行う。
1の脳波や眼電図、筋電図で覚醒状態や睡眠の程度を測定し、2の呼吸センサー、呼吸運動センサ-で呼吸の状態を測定し、3の酸素飽和度で血中酸素濃度の低下を測定する。
生活指導としては、肥満を合併している患者においては減量が必須であるが、横向きで寝ることや、抱き枕の使用で改善することも少なくないので勧めてみるのも有効と思われる。また、鼻呼吸がしにくい場合には、鼻症状の治療も有効である場合がある。
治療法としては、
① CPAP:Continuous Positive Airway Pressure 経鼻的持続陽圧呼吸療法がOSASに対して最も普及している治療法である。鼻マスクにもいくつかあるので、患者さんにフィットするものが選べるとよい。
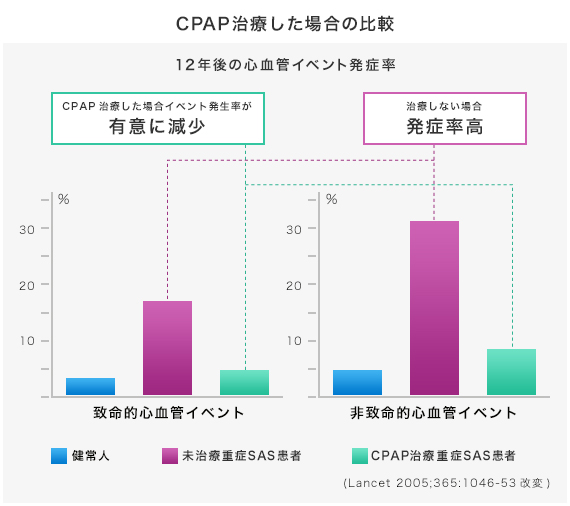
CPAPの治療により心血管イベントの発症が有意に減少する。
② マウスピースで治療するケースもある。下あごを上あごよりも前方に出すように固定して、上気道を広く保ち、いびきや無呼吸の発生を防ぐ方法である。軽症例や中等症例には効果がみられるので試してみる価値があり、作りなれている専門歯科医に依頼するのも一つの方法である。
③ 外科的手術
小児や成人の一部で、アデノイドや扁桃肥大が原因の場合に、摘出手術が有効な場合がある。軟口蓋の一部を切除する手術方法もあるが、治療効果が不十分で、術後数年で再発することも少なくない。米国では上顎や下顎を広げ狭い上気道に対応する手術も行われているが、日本では限られた施設でしか行われていない。
CPAPを付けて症状が改善しても、快眠が持続的に得られとは限らない。
ある症例で、CPAP導入後、AHIが悪化し、眠剤の投与で状況が改善した症例がいる。
参考HP
http://659naoso.com/sas
http://www.teijin-pharma.co.jp/zaitakuiryou/cpap/cpap01_01.html
http://www.sensaibo.or.jp/general/pdf/e-suiminmukokyu.pdf