川村所長の勉強会参加記録
2013.10.07
脳卒中対策の変貌 ATISのインパクト 松本昌泰教授
2013年9月26日 ホテルプラム
演題「脳卒中対策の変貌~ATISのインパクト」
演者:広島大学脳神経内科学教授 松本昌泰先生
内容及び補足「長期疾患にかかってくると希死念慮が出てくる可能性がある。心臓発作で6.2%、糖尿病患者で5.2%、癌患者で4.1%というデータがあり、その同じデータの中で脳卒中患者は7.0%であった。
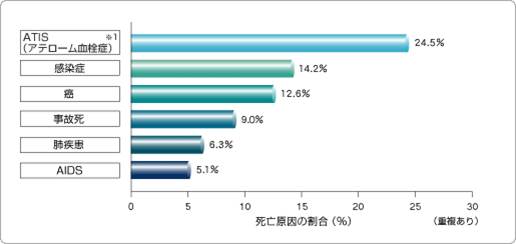
The World Health Report 2002. WHO Genova; 2002.をもとに死亡原因の割合を見てみると、ATIS(atherothrombosis)が圧倒的に多い。
2010年10月29日世界脳卒中の日に「6分の1」キャンペーンWorld Stroke Campaignを開始した。一生涯の内で6人に一人脳卒中にかかります。世界中では6秒に一人、脳卒中で亡くなっている。
1. Know your personal risk factors: high blood pressure, diabetes, and high blood cholesterol. あなたの個人の危険因子を知っていてください:高血圧、糖尿病と高い血コレステロール。
2. Be physically active and exercise regularly. 身体的に活発で、定期的に運動してください。
3. Avoid obesity by keeping to a healthy diet. 健康的な食事を維持することによって、肥満を避けてください。
4. Limit alcohol consumption. アルコール摂取を制限してください。
5. Avoid cigarette smoke. If you smoke, seek help to stop now. タバコの煙を避けてください。あなたが煙草を吸うならば、すぐに止めるために、援助を求めてください。
6. Learn to recognize the warning signs of a stroke and how to take action. 脳卒中の兆候や症状を理解し、それらに対する対応方法を学んでください。
という呼びかけである。
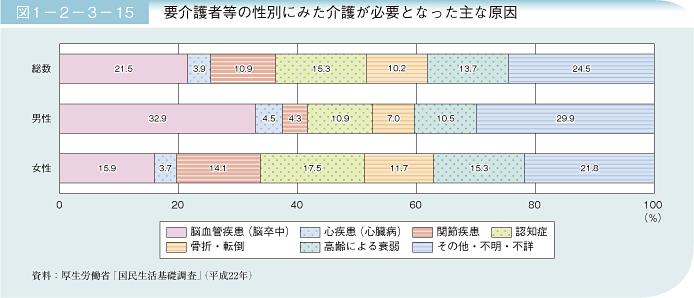
65歳以上で要介護になった主な原因を見てみると、脳血管疾患21.5%、心疾患3.9%、認知症が15.3%(1/3が血管性認知症と言われている)である。
広島には放射線影響研究所という施設があり1958年から2年ごとに19961人を追跡調査しており、Adult Health Studyとして種々の発表をおこなっている。
7487名の脳血管障害と診断されていない人を1958年から追跡調査を行い、2003年までに868名(512名58.9%は女性で、542名62.4%に虚血性の前兆があった)脳卒中を患った。男女ともに高血圧が強い危険因子であった。
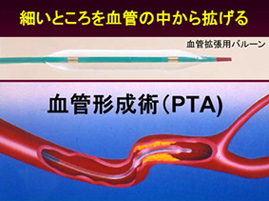
2005年から臨床で使うことができるようになったtPAの適応が、2012年9月1日より、脳卒中発症後3時間以内から4.5時間以内へと適応が拡大された。これによりtPAで治療できる症例が増えてきた。それ以外にも、カテーテルを使用してウロキナーゼを血栓部分に注入して行う血栓溶解療法やカテーテル先端のバルーンを膨らませて血管を拡張する血管形成術も行う施設が増えてきたし、
カテーテル先端に血栓を回収できる器具メルシの使用が認可された。近い将来血栓を吸引して治療するタイプペナンブラも認可される予定である。
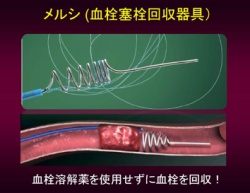
実地臨床におけるtPAアルテプラーゼの使用状況などを明らかにする目的でHARP研究:Hiroshima Acute stroke Retrospective and Prospective registry studyが行われた。
脳梗塞患者321例のうち75歳以上は53.3%、65~74歳27.1%、50~64歳15.9%と高齢者が多く、年齢が高くなるにつれて合併疾患有病率が上昇した。特に心房細動は65~74歳では55.3%、75歳以上では62.7%と高率であった。
tPAが投与された原因疾患の割合は心原性が61.8%(65%)、アテローム硬化性が23.3%(23.2%)、ラクナ梗塞が3.7%(5%)、その他が11.2%(6.8%)と心原性の頻度が最も多かった(カッコ内は脳卒中データバンクの症例での頻度)。それ以上に驚いたのは、抗凝固療法や抗血小板療法がなされている症例の数が少ないことであった。
心原性 あり なし
内服なし 58.8% 69.9%
抗凝固療法 18.2% 2.1%
抗血小板+抗凝固療法 3.5% 1.4%
抗血小板療法 17.3% 22.4%
抗血小板剤の併用 3.0% 4.2%
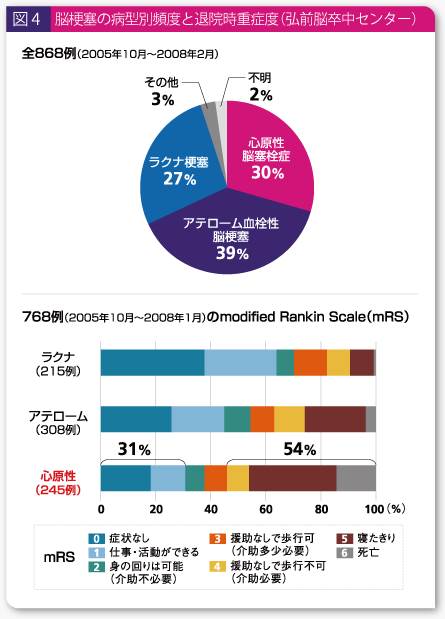
脳梗塞の病型別の退院時の全身状態を見てみると心原性の場合には、寝たきりと死亡を合わせて50%近くいる状態である。
近年血管疾患の概念が変わってきた。というのも冠動脈疾患、脳血管疾患、抹消動脈疾患の合併症例が多いこと、合併症例の予後が悪いことが明らかになってきたからである。

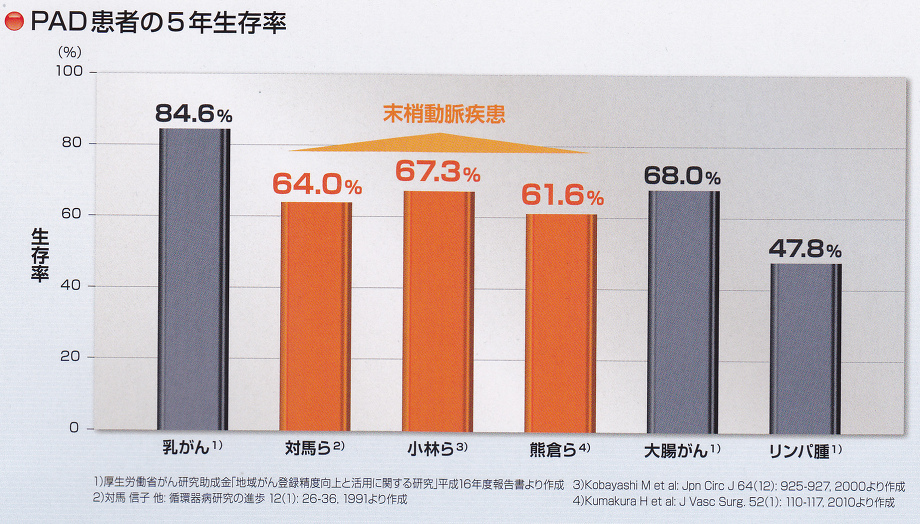
大腸癌患者の5年生存率68.0%よりも抹消動脈疾患PDA患者の5年生存率が61.6~67.3%と低いのである。
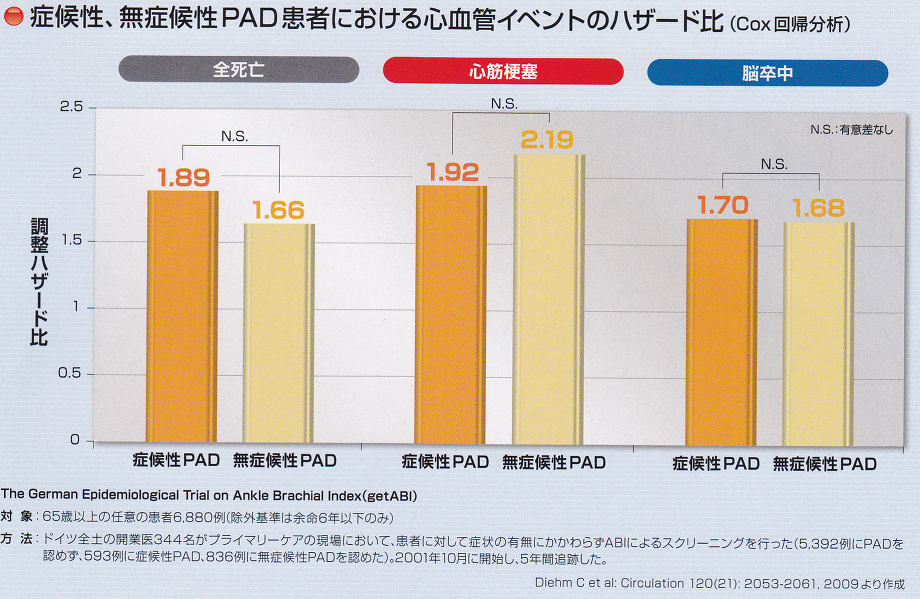
予後が悪いばかりでなく、症状があるなしにかかわらず、PDAが存在しているだけで心筋梗塞や脳卒中の発症頻度が上昇していることがわかる。
危険因子のみがある状況と、虚血性事象がない安定している動脈硬化の人、1年以上前に虚血性事象があった人、ここ一年以内に虚血性事象が出現した群に分け、総死亡、脳血管障害死、非致死性心筋梗塞、非致死性脳卒中、前三者を合わせたもの、それに再入院を加えたイベント比を見たものがある。明らかに一年以内に虚血性事象を認めた群で悪い。
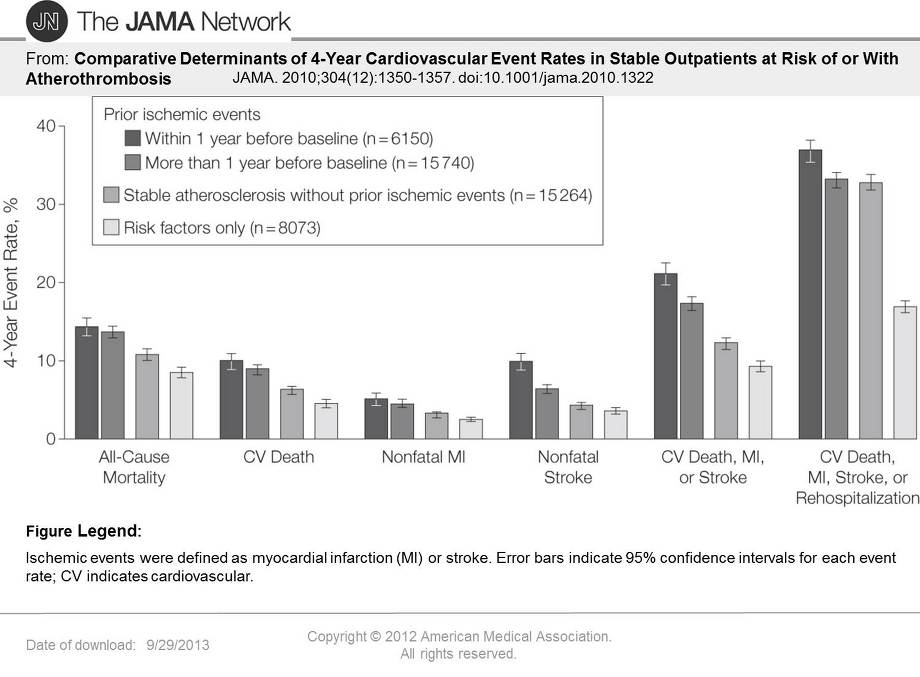
糖尿病がある状況というのはPADがある状況と同じように4年後に心筋梗塞や脳卒中を起こす危険度が上昇する。
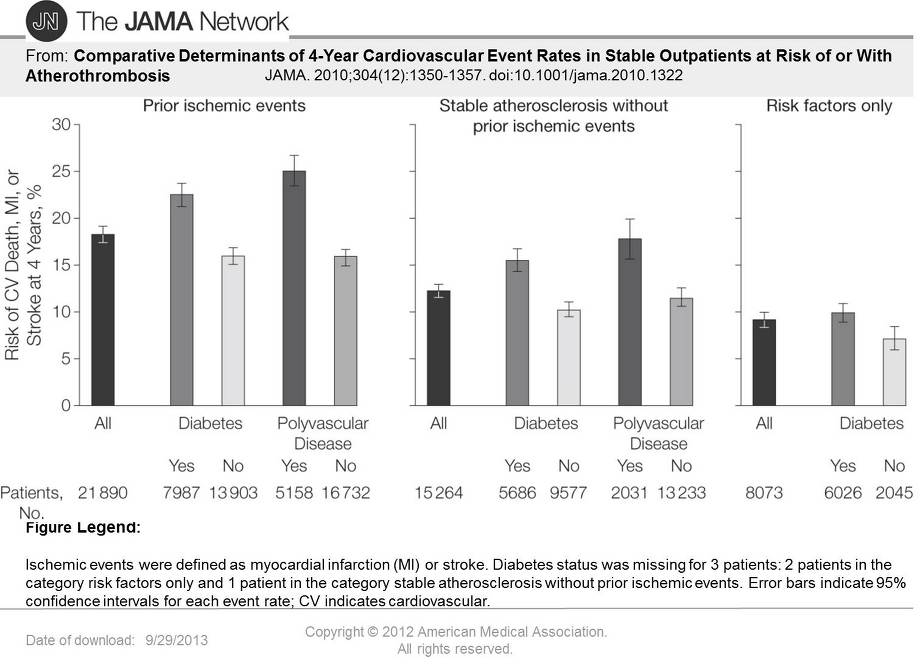
この研究でいろいろなRiskが心血管死、心筋梗塞、脳卒中の寄与度を比較している。糖尿病や、末梢動脈疾患(PDA)があると予後悪い。PDAを早期に見つけるためには、ABI(Ankle Brechial Pressure Index:足関節上腕血圧比)検査が必須である。
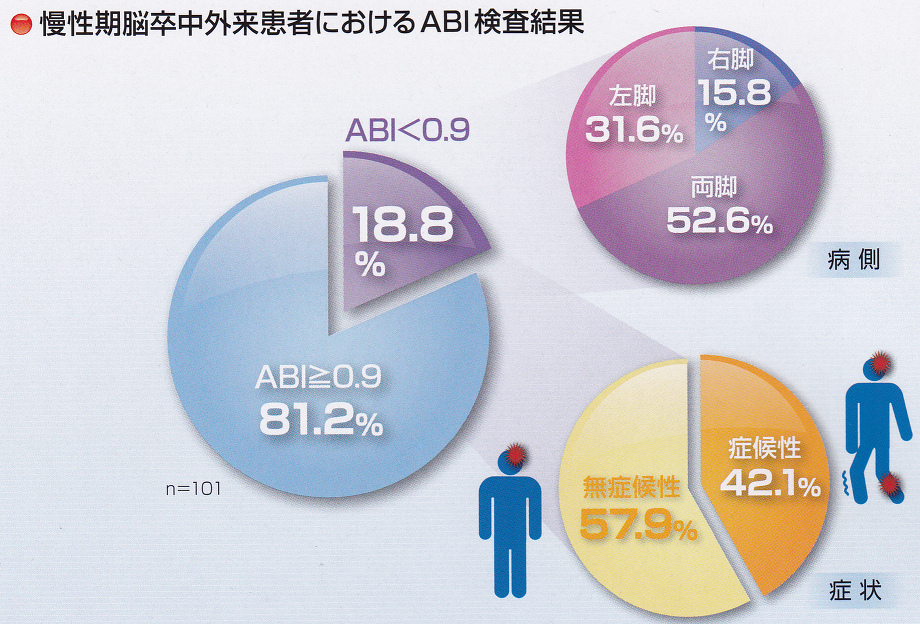
慢性期脳卒中患者において、ABI検査を施行してみると異常値である0.9未満の症例が18.8%存在し、そのうちの50%異常が無症候であり、半数以上に両下肢に病変を認めていたというデータがあり、ABI検査は症状がなくても行うべき検査であるといえる。
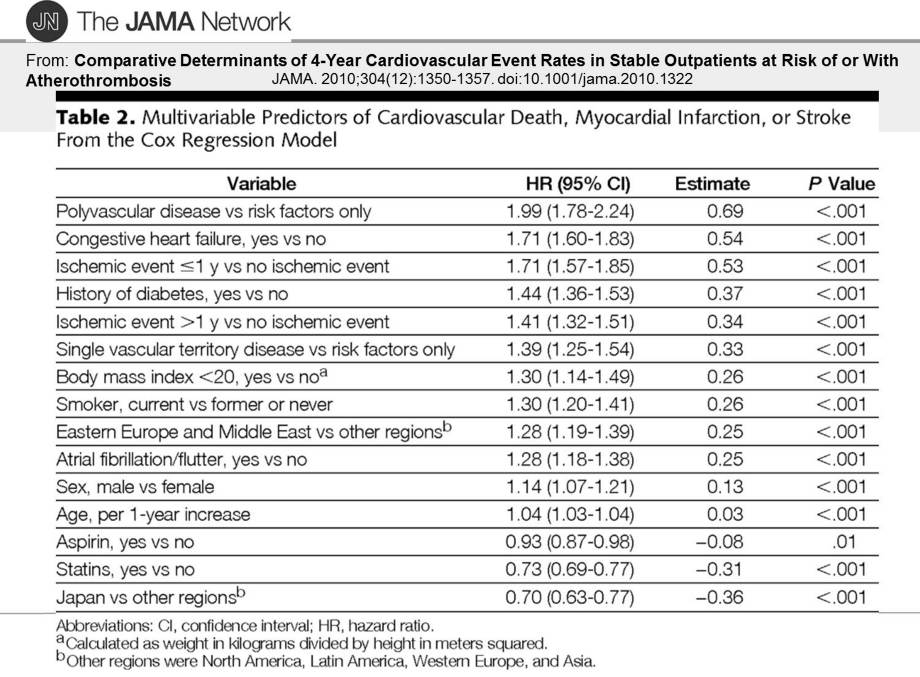
見てもらって分かるように、Aspirinの投与はHRが0.93であり、Statinの投与が0.73であり日本人であることが0.70と低値である。
別のデータで見てみてもMIが多いのは北米やヨーロッパで、アジアや日本においては脳卒中の方が高頻度である。
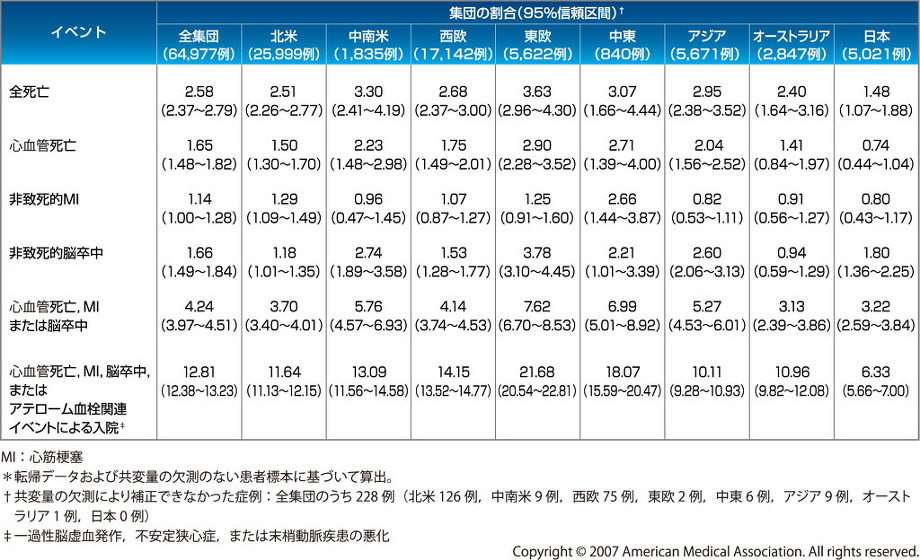
アメリカとイギリスの二つのグループのTransient Ischaemic Attack (TIA:一過性脳虚血性発作)で救急治療を受けた人の予後(2日後、7日後、90日後)の検討を見てみると、Age年齢(60歳以上:1point)、Blood pressure血圧(140/90以上:1point)、Clinical Features片側性の筋力低下(2point)、筋力低下なしの構語障害(1point)、Duration持続時間(60分以上:2point、10-59分:1point)、Diabetes糖尿病(1point)であった。このスコアABCD2で診てみると、2日後に脳梗塞になる人の確率は、1012名21%の人がHigh risk 6-7点で21%、2169名45%の人はModerate risk4-5点で4.1%、1628名34%の人はLow risk0-3点で1.0%であった。
年代ごとの久山町のデータを見てみると、年次的に高血圧患者数はそれほど変化ないが、耐糖能症例数、肥満者数、高コレステロール血症症例数の増加が男女ともにみられ、男女ともに喫煙率は減少した。
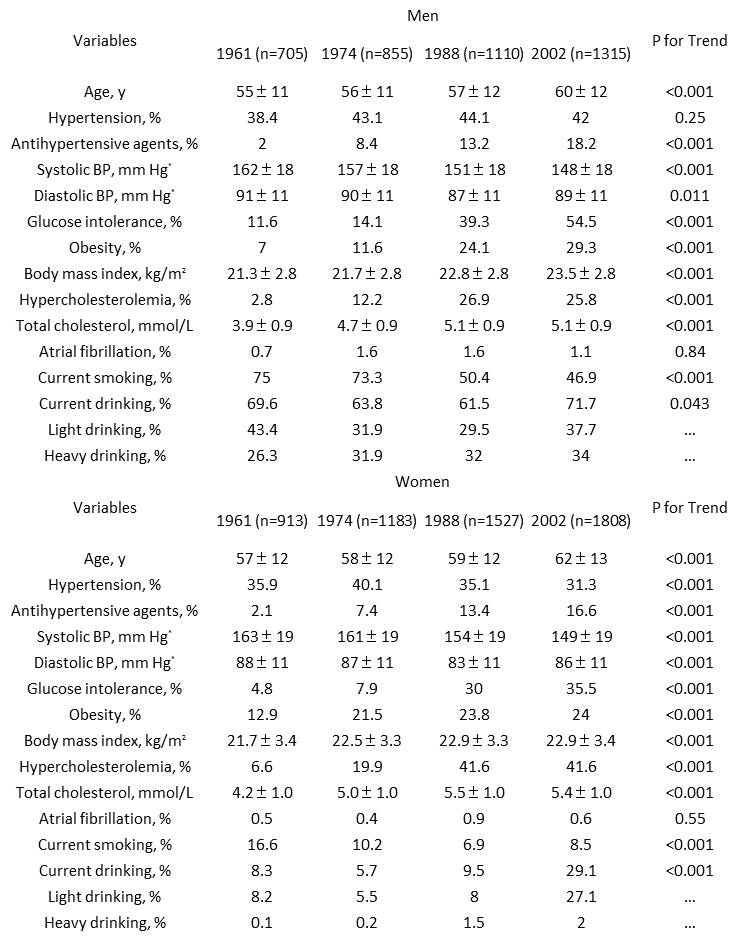
BP indicates blood pressure. Hypertension was defined as systolic BP ≥140 mm Hg or diastolic BP ≥90 mm Hg or current use of antihypertensive agents. Hypercholesterolemia was defined as total cholesterol level ≥5.7 mmol/L (220 mg/dL). Obesity was defined as body mass index ≥25.0 kg/m2. Current drinking was divided into light (1 to 33 g) and heavy (≥34 g) drinking according to daily ethanol intake.
*Mean systolic and diastolic BPs among hypertensive subjects in each examination.
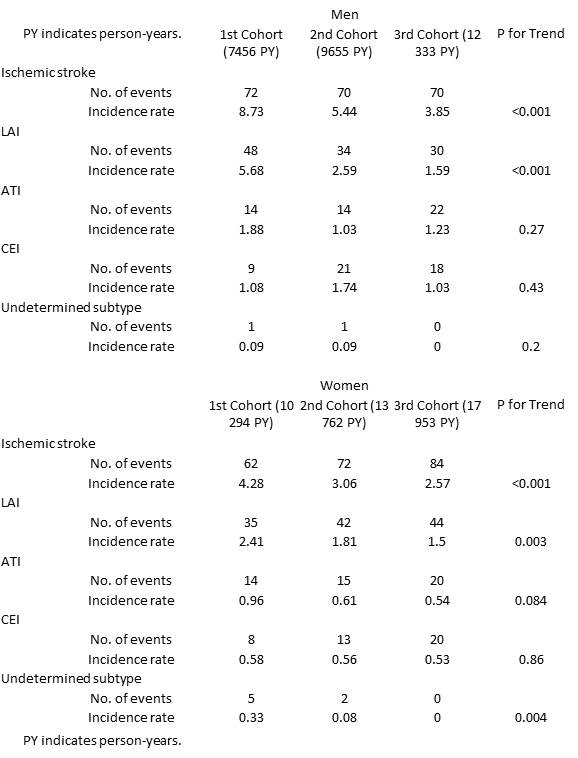
年齢調節をすると、13年にわたる追跡調査である、久山町の最初の3つのコホート研究において、男女とも有意に虚血性発作は減少している。男性においては、54%、女性においても39%減少している。内訳をみてみると、 Lacunar Infarction (LAI)では男女ともに減少しているが、Atherothrombotic Infarction(ATI)やCradioembolic Infarction(CEI)は有意差を認めなかった。
比率的に見てみると、男性においては、LAIが減少し、ATIとCEIは増加している。女性においては、CEIがやや増加し、LAIとATIは横ばいということになる。
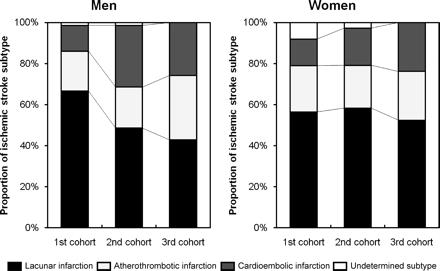
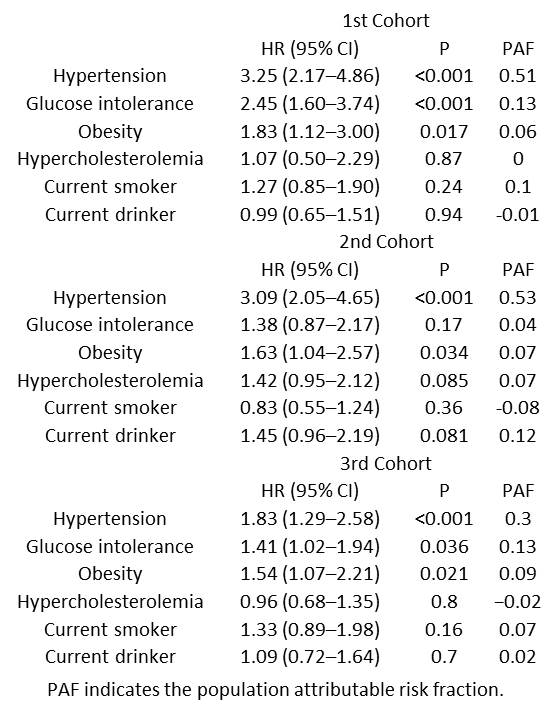
虚血性発作の危険因子は3つのコホート研究間で劇的に変化した。
1stコホートにおいては高血圧が3.25と最も強く寄与していたが、その強さは、徐々に低下していき3rdコホートにおいては1.83にまで低下した。耐糖能障害は1stコホートにおいては強く寄与していたが、2ndにおいては、寄与度がなくなり、3rdにおいて再び関与するようになった。肥満、高コレステロール血症や喫煙、飲酒はどの研究においても、有意な危険因子とはならなかった。
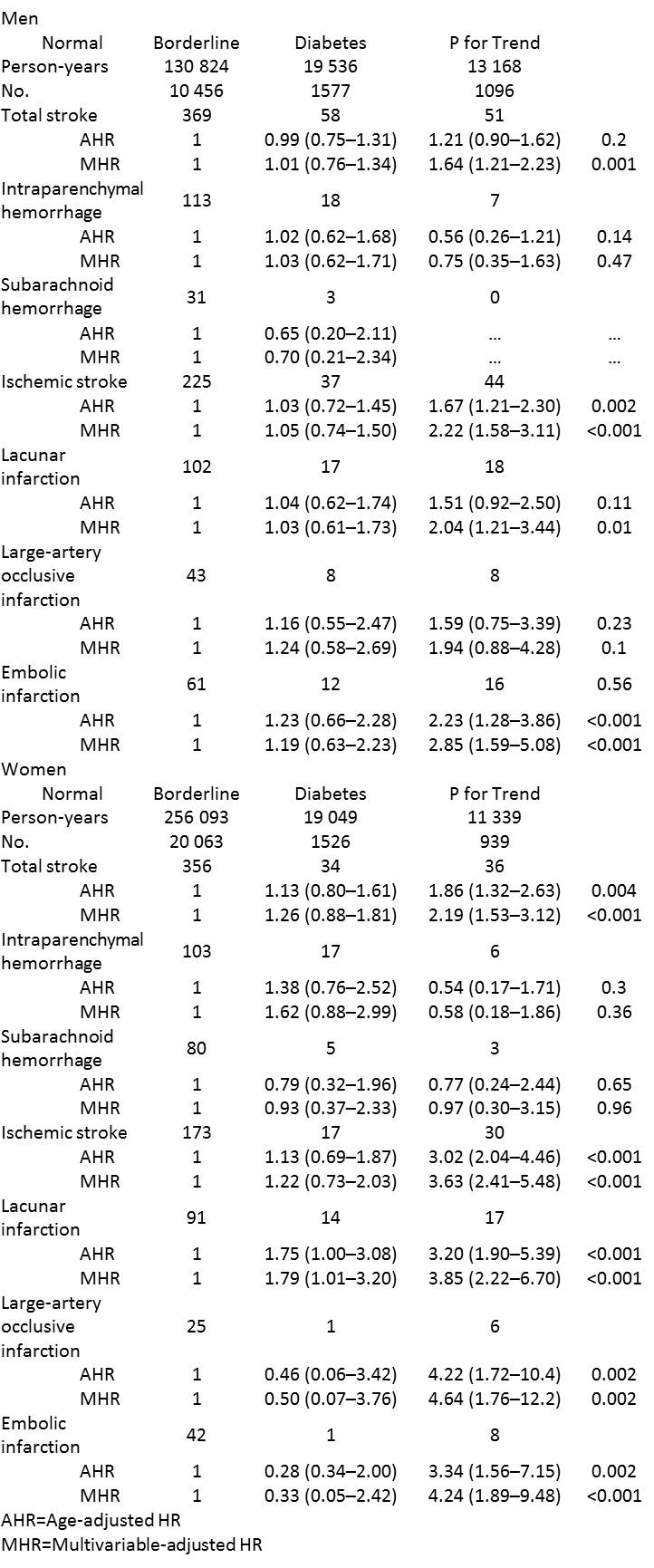
糖尿病があると脳梗塞の頻度が増加する。特に女性において虚血性発作や、ラクナ梗塞の危険度が上昇する
2009年に脳卒中治療ガイドラインを策定した。
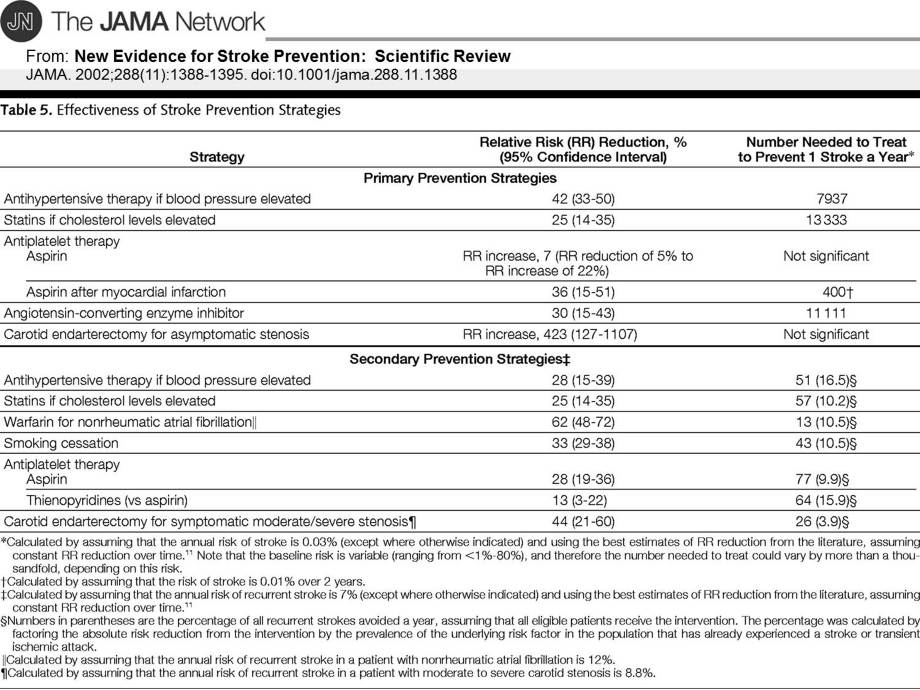
2009年のガイドラインの中にいろいろな情報が盛り込まれているが、脳梗塞の再発予防効果を、一人の患者さんが恩恵を被るために何人の患者さんに薬を投与する必要があるか(NNT:number needed to treat)という数字で表現されている。
アスピリンおよびチクロピリジンのNNTは3年の観察で26~28。シロスタゾールでも3年の観察で18.7であり、降圧薬による効果とほぼ同等。
現在2015の改訂版を作成中である。今までは脳卒中の一般の危険因子の管理として、高血圧、糖尿病、脂質異常症、心房細動、喫煙、飲酒があり、脳卒中ハイリスク群の管理として睡眠時無呼吸症候群、メタボリックシンドローム、慢性腎臓病(CKD)を上げていたが、これに加え、非心源性脳梗塞、末梢動脈疾患(PDA)を入れる予定である。
古いデータではあるが、一次予防においてはアスピリンは有効でなく、症状がない症例における頸動脈内膜剥離術は有効とはならなかったが、二次予防においては、アスピリンとチクロピリジンの投与効果とほぼ同等であり、頸動脈剥離術を行った高度狭窄例がより効果的だった。
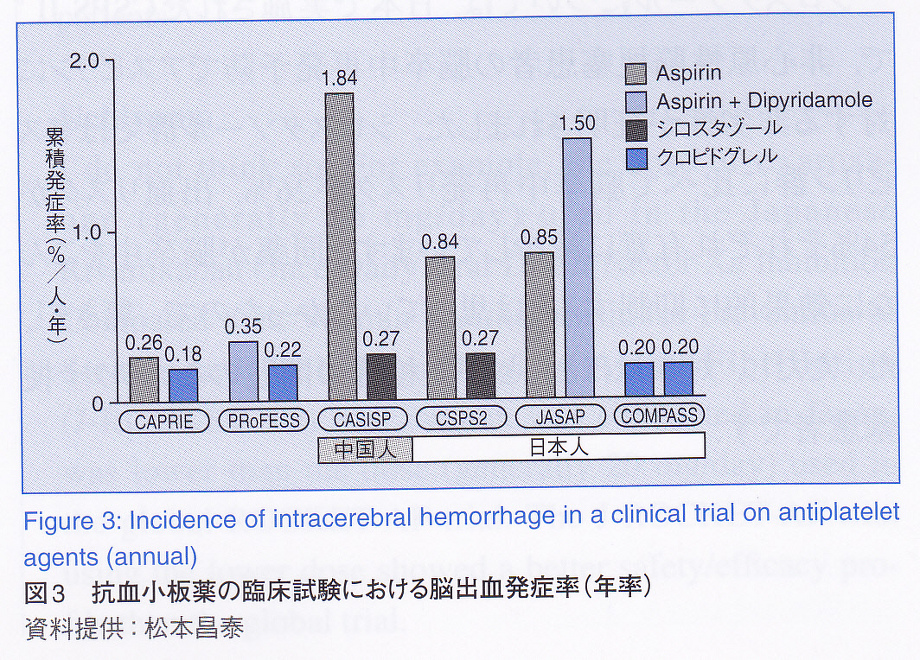
抗血小板剤の副作用として脳出血があるが、日本人においてはよりアスピリンでの出血が多いようである。
プラビックスはアスピリンと比較すると約二年間で心血管イベントがアスピリン5.83%に対し5.32%と相対リスクで8.7%減少し、出血などの副作用が少なかった。
参:抗血栓薬の休薬期間