川村所長の勉強会参加記録
2013.04.26
心不全 東京大学医学部 小室一成教授
2013年4月24日ヨコハマグランドインターコンチネンタルホテル
演題「心不全にならないためにはどうしたらよいか」
演者:東京大学大学院医学系研究科循環器内科学教授 小室一成先生
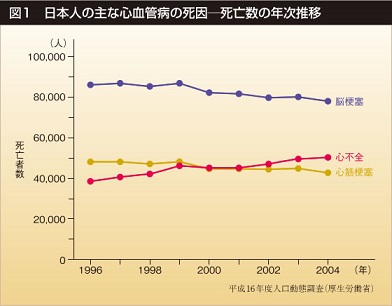
内容「現在心不全患者は米国で500万人、2040年には700万人を超えると予想されて、おり日本でも約100万人いると推定されています。日本人の死亡数で脳梗塞や心筋梗塞死は徐々に減少してきているが、心不全による死亡は徐々に増加してきています。
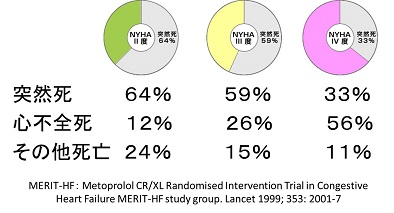
心不全患者さんの死因は心不全の程度が軽い時には突然死の割合が高く、心不全が重傷になると心不全死が多くなります。
心室同期障害(左右の心室が協調して働かなくなる状態)により心臓のポンプ機能の低下が原因であることがあり、そういった患者さんの治療にペースメーカーを埋め込み、心臓に伝わる電気信号の順序を整え、ポンプ機能を助ける心室再同期療法(CRT:Cardiac Resynchronization Therapy)が、致死性不整脈による突然死を予防する埋め込み型除細動器の機能を併せ持つCRT-D療法がおこなわれています。
心不全が悪化してくると、心移植しか治療法がなく、ドナーが見つかるまでは人工心臓を使って延命していたが、その期間は欧米では平均半年、日本では2.5~3年かかった。人工心臓の問題点はいくつかあり、そのもっとも大きな問題点は血栓ができることであり、心臓移植を行える状態になった人の1/3に脳梗塞が発症していた。近年人工心臓が改良され、拍動流から定常流にポンプの方式が変更されたことに伴い小型化でき、血栓形成の危険度も減少してきた。その結果人工心臓を入れている状態の予後が改善し、5年生存率が80%にまでなってきて、心臓移植の治療効果とそん色がない状況にまでなってきた。その結果、心臓移植を行う必要性が無くなり、人工心臓挿入自体が最終治療法の一つとなってきた。(現時点での人工心臓の問題点は、少なくなったとはいえ、血栓形成の危険があり、抗凝固剤の服用が必要であり、感染の危険性もゼロではないといった問題点がある。)その結果移植の適応として欧米では65歳未満となっている。
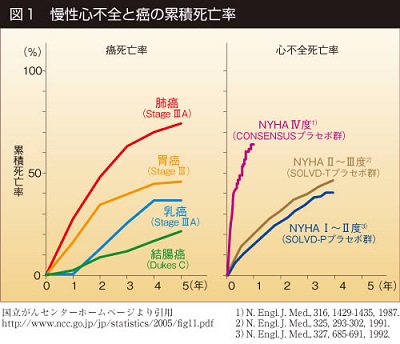
しかも予後に関しては、肺癌、胃癌、乳癌、結腸癌よりも心不全患者さんの方が非常に悪かった。
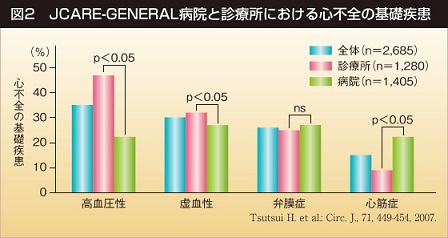
心不全の基礎疾患としては、高血圧35%、虚血性心疾患30%、弁膜症26%、心筋症15%、その他12%であり、高血圧のコントロールが重要となる。
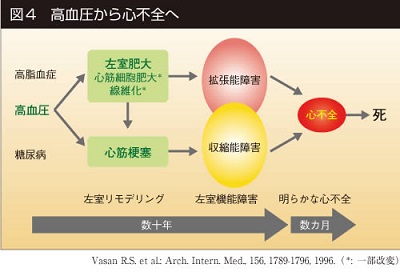
高血圧から心不全が生じてくる機序としては圧負荷による心筋の肥大に伴う拡張障害と心筋梗塞による収縮障害、心筋梗塞部位以外の筋肉の代償性の過剰収縮に伴う肥大からくる拡張障害が心不全を起こしている。
心不全の病態別性別年齢別で見た時、75歳以上と以前で差がみられる。男性では75歳未満では虚血性心疾患から生じている収縮障害の割合が多いが、75歳以上になると拡張障害による心不全の頻度も実数も急激に増加する。女性の場合は、逆に75歳以前は拡張障害の度合いが徐々に増加し、75歳以上で虚血性心疾患が増えるために収縮障害の割合が急激に増加する。
心筋が能動的に拡張し心室内圧が下がり、左房圧よりも下がった時点で僧房弁が開き左心室に血液が流入してくるが、心筋の虚血や心筋の肥大があると、心室筋の拡張不全が起こる。その他に、加齢に伴って心筋の線維化が起こり、受動的に拡張障害が生じる。この機序にはアンギオテンシンⅡやアルドステロンが関与している。80歳以上ではこの変化はほぼ全員に見られるが、心不全を来さない人々がいることを考えると、心筋の拡張障害に+αの機序が加わって心不全になると考えられる。
プラスαとして考えられるものとしては、腎機能、血管内皮機能、貧血、肥満、糖尿病、心房細動、甲状腺機能が挙げられる。
心筋の肥大が起こる基礎疾患として、高血圧、弁膜症、心筋虚血、心筋症があるが、それぞれの病態・成因の主なものとして、虚血、老化、炎症が挙げられる。
弁膜症の原因のうちリウマチ熱は減少したので僧房弁狭窄は激減しているが、加齢に伴い動脈硬化からくる大動脈弁狭窄症が近年問題となっている。基本的な治療法は便置換術であるが、手術氏が20%近くあったが、TAVIやTAVRといった人工弁が開発され、心臓カテーテルによる治療が可能となった。
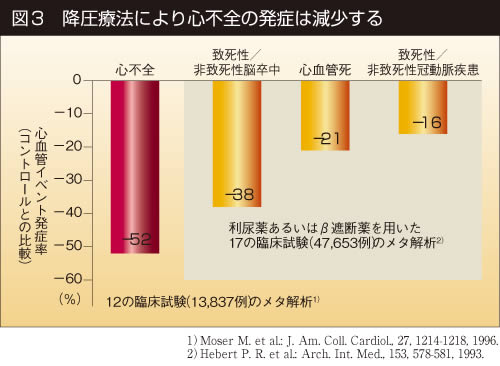
高血圧からの心不全が問題であり、厳格な血圧の治療により心不全が52%も減少するというデータがあり、積極的な治療が必要である。
降圧効果が強いオルメサルタンとテルミサルタンの比較試験でオルメサルタンよりも優意にテルミサルタンの降圧効果がよかったという報告を椎名一紀先生が報告している。メタボリックシンドロームへの効果も合わせて考えるとよりお勧めである。
合併症がない高血圧患者に対してはARBまたはCCB、または利尿剤の投与が薦められるが4割ぐらいしか目的の値まで下げられない。その次としてARBにCCBか利尿剤の追加となる。それでも7~8割の人しか目的に到達せず、三者併用としても1割の人が低下しきらない。この人たちを難治性高血圧患者として対応することになる。近年腎動脈周囲にある自律神経を切除する治療が注目されている。この治療法は1953年JAMAに内臓神経切除術として報告がある。非常に有効な治療法であったが、1割が手術死し、立ちくらみや6Lの多汗、失神、直腸膀胱障害など副作用がひどく、降圧剤が種々開発されることによりすたれた治療となっていった。近年カテーテルで腎動脈の内側から90度ずらして少し位置をずらしながららせん状に焼却する方法が開発され、有効で副作用もほとんどなく治療できることが阪大を中心に臨床研究されており、効果としては、non-dipper型であった人がdipper型に、心筋肥大の退縮、心筋拡張能の改善、腎機能低下の抑制、蛋白尿現象、睡眠時無呼吸症候群の改善などの効果が報告されており、近々臨床応用されるところまで来ている。その他に、頸動脈の圧受容体を刺激する治療法も研究されている。