呼吸器系
2024.06.09
実態が見えにくいRSVに対するワクチン導入の意義 宮崎泰可教授
2024年3月31日
演題「実態が見えにくいRSVに対するワクチン導入の意義とは ~疾病負担から読み解く~」
演者: 宮崎大学医学部内科学講座 呼吸器・膠原病・感染症・神経内科学分野教授 宮崎泰可先生
場所:ホテルオークラ神戸
内容及び補足「
1970年1月1日から2017年2月15日までの論文で18歳以上の成人を対象とした161の論文を対象としたメタ解析の結果で、RSVは高齢者におけるインフルエンザ様(ILI)の原因ウイルスとして第三位であり、50歳以上の急性呼吸器感染症(ARI)の1-10%がRSSウイルスであった。
Epidemiology & Infection , Volume 148 , 2020 , e48
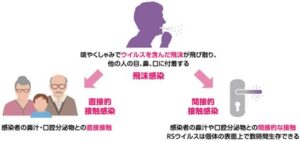
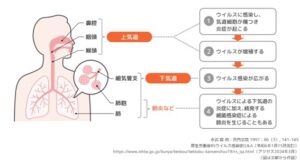
RSウイルスの感染様式は、ウイルスの飛沫感染、直接的・間接的接触感染である。
通常感染者は3~8日間感染力を持続するが(Centers for Disease Control and Prevention, 2018. RSV transmission.
https://www.cdc.gov/rsv/about/transmission.html)、
高齢者はより長期間にわたりウイルスを輩出する可能性がある(National Foundation for Infectious Disease (NFID). Respiratory syncytial virus in older adults: a hidden annual epidemic. September 2016.
https://www.nfid.org/wp-content/uploads/2019/08/rsv-report.pdf)。
RSウイルスの基本再生産数は3以内と報告されている。
Infect Dis Model 2018;3,23-34
https://www.sciencedirect.com/science/article/pii/S2468042718300071?via%3Dihub
https://gskpro.com/ja-jp/disease-info/rsv/definition/

基本再生産数は新型コロナウイルスよりは低いが、インフルエンザとほぼ同程度であるといえる。
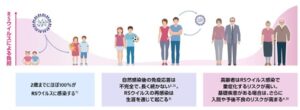
RSウイルスは2歳までにほぼ100%感染するが、自然感染後の免疫応答は不完全で長く続かないため、生涯にわたって繰り返し感染する。感染の症状は幼少期にはひどく、その後軽度になり、免疫力が低下する高齢者においては重症化する頻度が増加してくる。
https://gskpro.com/ja-jp/disease-info/rsv/about/
2000年1月1日から2021年11月3日までに発表された英語文献をPub Medを用いて系統的に検索し、抽出された21の研究データを用いてメタアナリシスを行い、60歳以上の成人における急性呼吸器感染症発症率、RSウイルス感染による入院率、RSウイルスによる院内死亡率の統合推定値を算出し他結果を用いた、日本におけるRSウイルスによる急性呼吸器感染症の発症件数は697535件、入院件数は62627件、院内死亡者数は04467例と推定された。

2019年4月~2020年7月にかけて国内10拠点において1000人の65歳以上の高齢参加者の急性呼吸器疾患の頻度を検討したところ、RSウイルス感染症は7月~10月にかけて多かった。
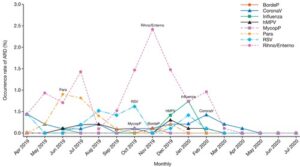
BordeP = 百日咳、CoronaV = Coronavirus、hMPV = Human Metapneumovirus、MycopP = Mycoplasma Pneumoniae、Para = Parainfluenza、Rhino/Entero = Human Rhinovirus/Enterovirus、RSV = Respiratory Syncytial Virus
Influenza Other Respir Viruses. 2022 Mar;16(2):298-307.
https://onlinelibrary.wiley.com/doi/10.1111/irv.12928
日本においては2018年、2019年のRSウイルス感染の定点当たりの報告数は、いずれも第37週にピークが見られたが、Covid-19のパンデミック下の2020年は例年より早いピークが見られ、第8週以降減少を続け、第21週はゼロ近くまで低下し、その後第52週までわずかに増加したが低いレベルを保ち、明らかなピークの形成は見られなかった。2021年第1週も0.08と低いレベルであったが徐々に増加し、第10週には過去の数値を上回り、第16~18週にいったん減少に転じたものの、第19週より断続的に増加し、第28週には5.99とピークを迎えた。
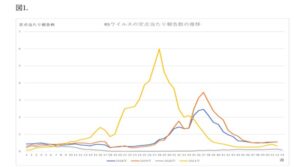
https://www.niid.go.jp/niid/ja/rs-virus-m/rs-virus-idwrs/11487-rsv-20220916.html
アメリカでは最近冬にピークが見られるようになってきており、日本もアメリカの傾向を追いかけると考えられるので、ワクチンを打つタイミングとしてはこの冬の流行前がよいのではないか。
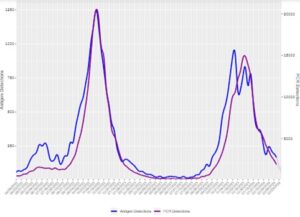
Last reviewed April 4, 2024
https://www.cdc.gov/surveillance/nrevss/rsv/natl-trend.html
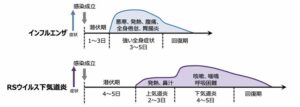
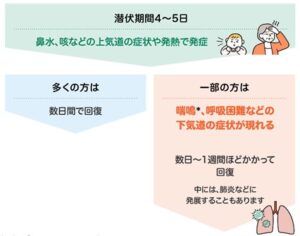
RSウイルス感染症の症状は、4~5日の潜伏期間の後、発熱、鼻汁、咳嗽などの上気道症状で発症。
70%は上気道炎のみで数日で軽快。
30%では咳嗽の増強、喘鳴、呼吸困難などの下気道炎(気管支炎、細気管支炎、肺炎)の症状が出現四、一部の症例で肺炎に発展することもある。
発熱は病初期に多い。
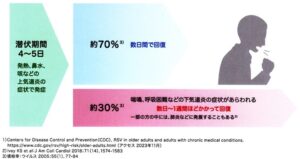
ウイルス 2005 55(1)77-84
https://www.jstage.jst.go.jp/article/jsv/55/1/55_1_77/_pdf/-char/ja
https://rsvirus.jp/rsV_symptoms.html
診断方法は、RSウイルス感染に特有な症状がなく、確定診断には検査が必要である。
培養:このウイルスは熱、凍結融解、㏗、塩濃度、タンパク濃度に不安定なため、適切な保存液を用いて氷冷(4℃)し迅速に搬送しなければならず、感受性のあるHep-2細胞やHeLa細胞に接種して、3~4日の培養で合胞体の毛生成を示す特徴的な細胞変化を見届けるか免疫染色をする必要があり、一般開業医では困難。
抗原同定:小児では、ウイルスの排出量が多いので簡易キットで検出可能であるが、ウイルスの排出量が少ない成人や高齢者では困難。
血清診断:ペア結成で測定する必要があり、非現実的。
RT-PCR:コストが高いため、一般開業医では困難。
多くの機関ではFilm Array 呼吸器パネル2.1が利用されている。

https://www.biofiredx.qarad.eifu.online/ITI/JP/all?keycode=ITI0105
治療については小児の重症例において長期作用型モノクローナル抗体であるベイフォータス(一般名ニルセビマブ)が「生後初回又は2回目のRS(Respiratory Syncytial)ウイルス感染流行期の重篤なRSウイルス感染症のリスクを有する新生児、乳児および幼児における、RSウイルス感染による下気道疾患の発症抑制」ならびに「生後初回のRSウイルス感染流行期の前出以外のすべての新生児および乳児におけるRSウイルス感染による下気道疾患の予防」投与が認可されているが、現実的に有効な治療法は現時点ではない。
従ってワクチン接種が重要となってくる。

https://gskpro.com/ja-jp/disease-info/rsv/diagnosis/
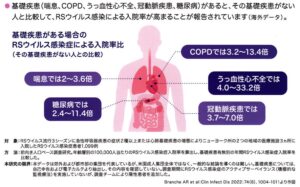
RSウイルス感染は高齢者や慢性の基礎疾患(喘息、COPD,心疾患など)、免疫機能が低下している人の場合重症かリスクが高いとされている。

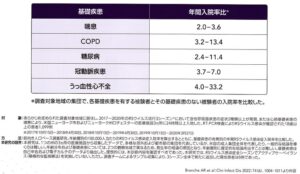
RSウイルス入院の基礎疾患として心不全、糖尿病、COPD、喘息が多かった。
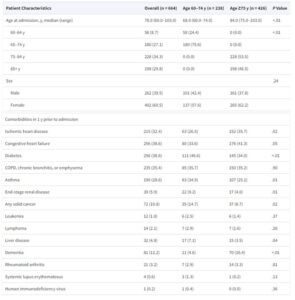
J Infect Dis. 2020 Sep 14;222(8):1298-1310.
https://academic.oup.com/jid/article/222/8/1298/5863549?login=false
2017-2018、2018-2019、2019-2020年の3シーズンでニューヨーク州の3つの病院において急性呼吸器疾患の症状2種類以上が発現、または心肺基礎疾患の増悪により24時間以上入院した患者においてRT-PCR検査によりRSウイルス感染が確認された18歳以上の患者1099例において、RS 感染の入院比率は基礎疾患のある患者で上昇していた。
Clin Infect Dis 2022 74 1004-1011
https://academic.oup.com/cid/article/74/6/1004/6318216?login=false
Hospitalized Acute Respiratory Tract Infection (HARTI) Studyは2017年から2019年にかけて12カ国40施設で、急性気道感染症で入院した成人の入院中及び入院後の重症化及び医療資源利用(MRU)への進展の危険性を比較した研究である。
全体として366例のインフルエンザ、238例のRSウイルス、100例の人メタニューモウイルス(hMPV)感染者が登録された。
RSウイルス群はインフルエンザ群よりも高齢で危険因子の頻度が高く、入院前の症状の持続が長かった。RSウイルス群とhMPV群は、より多くの気管支拡張薬、副腎皮質ステロイド、酸素供給を受けた。集中治療室への入院や合併症には有意差はなかった。退院後3か月以内の再入院は、20~33%で発生し、RSウイルス群とhMPV群の割合が高かった。院内死亡はRSウイルス群で2.5%、インフルエンザ群で1.6%、hMPV群で2%に発生した。


インフルエンザウイルスとRSVの死亡率は1.6%vs2.5%、(細菌感染症の合併率は38.6%vs36.6%、)心血管疾患の合併症は24.1%vs31.7%、下気道疾患合併率は49.7%vs52.5%であり、インフルエンザウイルス感染症より、RSV感染症の方がより高率であった。
Open Forum Infect Dis. 2021 Oct 5;8(11):ofab491
https://academic.oup.com/ofid/article/8/11/ofab491/6381446?login=false
Kaiser Permanente Southern California(KPSC)病院15病院に2011年1月1日から2015年6月30日の間にRSVまたはインフルエンザA/B検査またはウイルス培養が陽性で入院した645例のRSV患者と1878例のインフルエンザ患者を対象にした研究がある。
RSV患者vsインフルエンザ患者の平均年齢は78.5歳vs77.4歳、1年以内の死亡は25.6%vs18.9%(OR 1.3)、ICUへの入室は18.1%vs14.1%(OR 1.3)、肺炎は47.4%vs25.8%(OR 2.7)、(細菌感染、敗血症の合併は29.1%vs30.0%、OR 1.0)COPDの増悪は16.9%vs10.6%(OR 1.7)とRSV症例でより重篤であった。
Clin Infect Dis. 2019 Jul 2;69(2):197-203
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6603263/
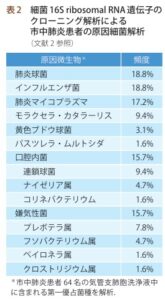
2010年1月から2012年6月までに18歳以上の入院を必要とした市中肺炎症例2488例を検討した。細菌検査とウイルス検査の両方が利用な可能な検体があった患者2259例中853例38%で病原体が検出され、530例23%で細菌性およびウイルス性病原体、17例1%で真菌または抗酸菌性病原体が検出された。
最も一般的な病原体は、ヒトライノウイルス9%、インフルエンザウイルス6%、および肺炎球菌5%であった。
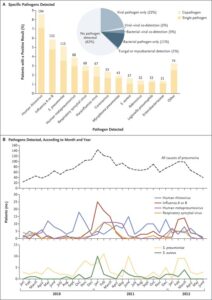
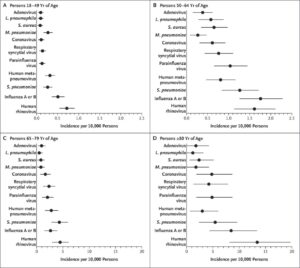
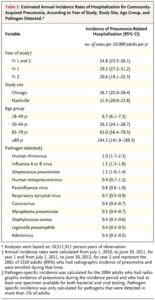
N Engl J Med 2015;373:415-427
https://www.nejm.org/doi/full/10.1056/NEJMoa1500245
2023年にPneumoniaに報告された210例の肺炎の病原体の検討では77例が細菌のみ、31例が細菌とウイルス、18例がウイルスのみで84例では病原体は検出できなかった。
病原体の検討では108例の細菌感染のうち、肺炎球菌が44.4%、インフルエンザ菌が24.1%、黄色ブドウ球菌が11.1%、K Pneumoniaeが9.3%であり、ウイルス感染49例中、ライノウイルスが42.9%、ヒトメタウイルスが18.4%、インフルエンザウイルスA型が14.3%、RSウイルスが10.2%であった。
参:

![]()
https://www.jstage.jst.go.jp/article/naika/106/10/106_2246/_pdf/-char/ja
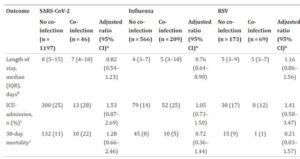
2011年から2020年にかけてスウェーデン、ストックホルムのカロリンスカ大学病院に入院したSARS-CoV-2、インフルエンザ、RSV陽性の市中肺炎の成人入院患者で入院時の細菌重複感染のレトロスペクティヴコホート研究がある。
入院時の細菌の重複感染は、SARS-CoV-2で4%、インフルエンザで27%、RSVで29%であった。原因菌は、SARS-CoV-2では肺炎球菌が28%、黄色ブドウ球菌が26%、インフルエンザ菌が11%、インフルエンザでは肺炎球菌が56%、黄色ブドウ球菌が19%、インフルエンザ菌が16%、RSVでは肺炎球菌が61%、黄色ブドウ球菌が7%、インフルエンザ菌が12%であり、肺炎球菌が最も頻度が多かった。

それぞれの入院期間(LOS)、ICU入室、および30日間の死亡率は、細菌感染のあるなしで、見てみると、SARS-CoV-2で、LOSは0.82、ICU入室は1.53、30日間の死亡率は1.28であり、インフルエンザでLOSは0.76、ICU入室は1.05、30日間の死亡率は0.72であり、RSVでLOSは1.16、ICU入室は1.41、30日間の死亡率は0.21となっており、いずれの疾患でもICU入室の頻度が細菌感染で上昇していた。
BMC infect dis 22 108 2022
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8802536/
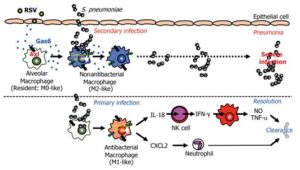
RSV感染の際に肺炎球菌の感染がしやすくなる機序が近年判明した。
肺炎球菌のクリアランスには抗菌能の高いM1マクロファージの発現が不可欠であるが、RSウイルス感染後のマクロファージは、抗菌能の低いM2様マクロファージに分極していることが分かった。さらに、RSウイルス感染に伴い気道上皮細胞や肺胞マクロファージから産生されるGas6と肺胞マクロファージに発現するAxlが結合すると、M2様マクロファージを誘導することが見いだされた。このM2様マクロファージは、IL-8やCXCL2の産生能が低いため、ナチュラルキラー(NK)細胞からのINF-ɤ産生や好中球浸潤をほとんど誘導できず、結果的に肺炎球菌が爆発的に増え、重症化することが分かった。一方、RAウイルス感染後でも、Axlに対する阻害抗体や阻害剤によりGas6からのシグナルを阻害すれば、M2様マクロファージへの群局が抑制され、適切な炎症応答を誘導でき肺炎球菌のクリアランスが正常化し、重症化しないことが判明した。
J Infect Dis. 2020 130 3021-3037
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7260035/
2017年6月から2018年5月までに登録された肺炎診断の405例で健康関連の生活の質(HRQoL)の質調整生存年(QALY)を肺炎診断後0、7、15、30、90、180、365日目のEuroQoL-5D-5Lスコアを計算し、入院前30日のデータと比較した。
症例の85%が65歳以上で、58%が男性だった。405例のうち69%が入院をしていた。補正したEuroQoL-5D-5Lスコアは、30日前、診断日、180日後、365日後で0.759、0.561、0.702、0.689であり、肺炎罹患後1年たってももとのQALYには戻っていなかった。
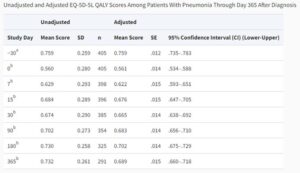
肺炎患者と肺炎にならなかった外来通院患者Controlと比較した場合では有意に異なっていた。

Clin Infect Dis. 2021 Jul 15;73(2):283-290.
https://academic.oup.com/cid/article/73/2/283/5843589?login=false
したがってQOLを低下させる肺炎の予防が重要となる。
インフルエンザ様疾患(ILI)で2017/2018年および2018/2019年の二年連続の冬季にフランスの5つの大学病衣音に入院したRSVおよびインフルエンザウイルス感染者1428例で検討された研究がある。
RSV感染入院患者は114例8%で、インフルエンザウイルス感染入院患者は437例31%出会った。RSV入院患者はインフルエンザ患者よりも高齢(73.0歳vs68.8歳)、慢性呼吸器疾患(52%vs39%)、心疾患(52%vs41%)の頻度が高く、入院期間(8日vs6日)が長かった。つまり、RSVに感染すると重篤な呼吸器疾患を引き起こし、インフルエンザよりも院内転帰が悪かった。
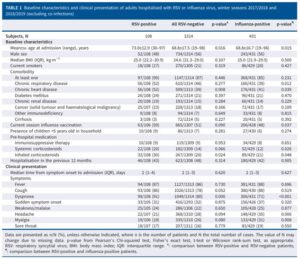
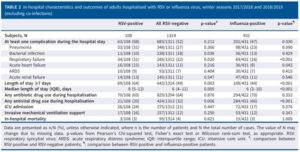
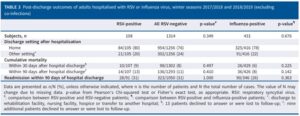
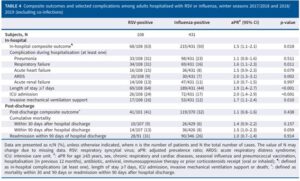
Eur Respir J. 2022 Mar 3;59(3):2100651.
https://erj.ersjournals.com/content/erj/59/3/2100651.full.pdf