川村所長の勉強会参加記録
2016.09.26
意識消失とてんかん 久保田 有一先生
2016年9月16日
演題「意識消失とてんかん」
演者: 朝霞台中央総合病院 脳神経外科 脳卒中・てんかんセンターセンター長 久保田 有一先生
場所:ハイアット リージェンシー 東京
内容及び補足「
意識消失=失神:脳血流低下に基づく短時間の意識を失うことで自然に回復し完治する。心血管系の症候。
英語ではfaint, blackout, knockout, syncopeという。
意識=外界からの刺激を受け入れ、自己を外界に表出することのできる機能を意味する。
意識障害とは、この認知機能と表出機能が低下した状態である。
意識障害は、大脳皮質または皮質下の広範囲な障害、視床下部の病変、または脳幹の上行性網様体賦活系の障害により生じる。
意識障害の原因となる頭蓋内病変あるいは病態には、脳血管障害、脳髄膜炎、頭部外傷、精神科疾患などがあり、糖が意外病変あるいは病態には、ショックによる脳血流の低下、中毒、代謝異常、低酸素血症など多岐にわたる。

それぞれの疾患にはある程度特徴的な所見や経過がある。

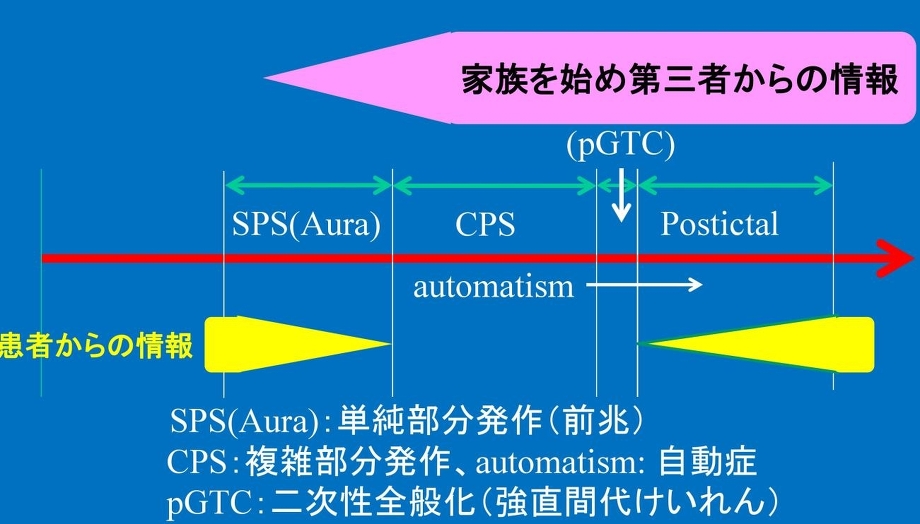
『てんかん』は意識障害であり、意識消失ではない。一定時間の意識の障害であり。パタンと倒れることは少ない。
てんかんの発作時間を1400発作録画して測定した研究によると、それぞれの平均時間は、前兆:28秒、意識減損:64秒、痙攣:90秒であった。
2分以上にわたって発作が持続する状態をてんかんの重責状態という。
痙攣、意識消失、意識障害の患者さんの診察の際には、生命徴候Vital signをチェックし、必要に応じて痙攣の治療を行いつつ、理学所見の診察に加え神経学手診察を行いつつ、病歴を確認していき、必要に応じて幾つかの検査を行っていくことになる。
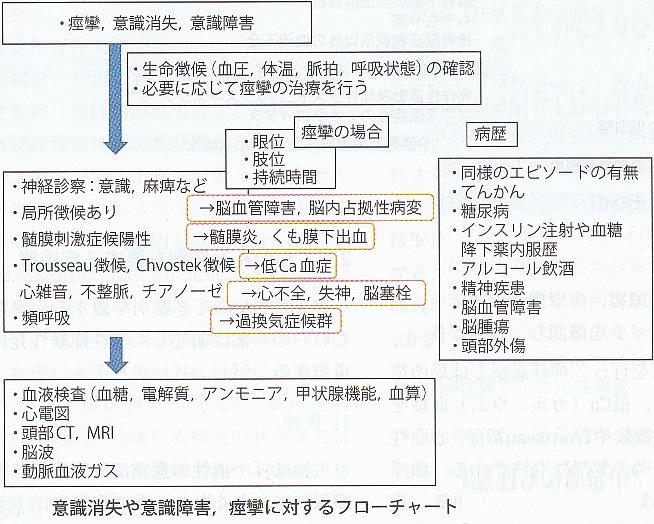
症状の特徴からのてんかんの種類を示唆する情報
前兆:既視感:déjà vu、未視感:jamais vu、上腹部不快感(epigastric rising sensation)などは内側側頭葉由来であると考えられる。
既視感と未視感は、親しみ(familiarity)という情動の変化であり、既視感はfamiliarityが増した状態であり、未視感はfamiliarityが低下した状態とみなされる。既視感は正常でも日常で自覚することはまれにあるが、未視感は診断特異度が高い症状である。
これらの症状は患者自身から訴えられることは少なく、「以前にもあったようななつかしい気分が急にしてこないか」「初めての状況にいるような真新しい感じが急にしてこないか」とfamiliarityの変化に関することを聞くことで初めてわかることも少なくない。そのほかに「匂い発作(内側側頭葉の鉤回)」も診断価値が高い。
前頭葉内側面に位置する「補足運動野」からの発作は、非対称性に四肢に強直発作を起こし、意識の減損をきたさない。
一版には四肢にけいれん発作が及ぶ場合には、両側大脳半球にてんかん性活動が波及したことを意味しているので意識は減損するため、補足運動野発作はてんかん発作ではないと誤診される場合がある。
意識が減損する部分発作を「複雑部分発作」と呼ぶ。
意識が減損する機序は、大脳皮質から出現したてんかん性活動が皮質下構造に伝播して、意識水準を調節する脳幹網様体賦活系に影響したためと理解される。意識が減損する部分発作は側頭葉内側由来の場合が多いこと、成人のてんかんでは側頭葉てんかんが多いため、側頭葉由来の部分発作を複雑部分発作と同義で使われていた。
精神運動発作は精神症状と運動症状が組み合わされて起こる発作を示し、精神症状は、既視感・未視感、他の感情症状などで、運動発作は、口部や手の自動症・ジストニア症状を示す。
運動野からの運動症状はけいれん症状(強直けいれん、間代けいれん)であるが、自動症・ジストニアはそれぞれ側頭葉の脱抑制症状と基底核の刺激症状である。つまり、精神運動発作は側頭葉特に内側由来の部分発作が同側の基底核に進展した症状と解釈される。
複雑部分発作は側頭葉由来が多いが、次いで前頭葉由来が多い。
前頭葉由来の場合は側頭葉由来のものに比べ、自動症の症状が激しい、持続時間が短い、発作後のもうろう状態が短い、夜間に出現しやすい、二次性全般化しやすい、群発化しやすいなどの特徴がある。
その他に、一側への持続する頭部回転(head version)は体側の外側前頭葉の前頭前野に発作が及んだことを示す。
全般強直間代発作では、発作中のチアノーゼ、口腔からの泡沫や流涎、咬舌・尿失禁・発作後の筋肉痛や頭痛の有無、発作のもうろう状態や発作後睡眠の有無を確認する。
脱力発作は突然に抗重力筋群の脱力が起こり、一気に地面に転倒し、外傷の原因となる。繰り返し発作を認める患者は顔面に傷が多く、外傷を防ぐためにヘッドギアをしている子も少なくない。
光刺激により発作が生じる場合には、光過敏てんかんや特発性全般てんかんを、テレビゲームや読書中の発作は機会関連てんかんを疑う。
特発性全般てんかんの1つである若年ミオクローニてんかんは、起床後30~60分以内の手足のミオクローニ発作(=電撃的な短時間の筋肉の収縮)が特徴的であり、睡眠不足時にミオクローニ発作も大発作も出現しやすい。
欠神発作は過呼吸により容易に誘発されることがある。
前頭葉てんかんは睡眠中に多く、覚醒直後に出現する大発作は覚醒時代発作転換を示唆する。
しかし、患者診察時にはけいれん発作は消失し、上気したような発作時の詳細情報は得られ難く、場合によっては不確かな情報しかない場合が少なくない。
そこで、当院においては、長時間ビデオ脳波室に一週間入院してもらい、薬をオフにし、寝不足、運動負荷などを行い、けいれん発作を誘発し確定診断を行うようにしている。
http://www.asakadai-hp.jp/neurosurg/epilepsy-center/e-inspection/
そうした取り組みの結果、朝霞台中央病院のてんかん治療の実力が読売新聞でも認められた。
http://www.asakadai-hp.jp/news/docs/tennkann2.pdf
てんかんの分類
1981年の分類では、部分発作と全般発作、その他に分類されていた。

1989年委「てんかん、てんかん症候群分類」が発表され、「特発性」と「症候性・潜因性」および「全般」と「部分」の組み合わせによる分類で、てんかんの大枠組みを理解しやすい分類となった。

その後、遺伝子診断や詳細な画像診断が可能となり、より詳細な病態が明らかとなり、2010に新たな国際分類が提唱された。


側頭葉てんかん
側頭葉てんかんは側頭葉外側の新皮質から起始する外側型と側頭葉内側辺縁系である扁桃体海馬から起始する内側型に分けられる。
外側型は、他の頭葉の新皮質に焦点を持つ新皮質てんかんに属し、むしろ側頭葉外てんかん(extra-temporal lobe epilepsy)の性質を強く持つ。内側側頭葉てんかん(mesial temporal lobe epilepsy:MTLE)は辺縁系を主座として起始するてんかんで、八さがたに関しても、その治療成績に関しても、独立したてんかん症候群と考えられている。焦点の定型的切除術が比較的効果的であり、てんかん外科の中で最も早く治療法が確立し、数多くおこなわれてきたのがMTLEに対する手術である。
Wiebeらの報告によると、海馬硬化を原因とする側頭葉てんかんのうち、40例の8%が薬物治療で発作消失を見たのに対し、40例の外科手術を行った症例の58%が一年後に発作消失した。
Salanovaらは手術後発作が全く見られなくなったClass1は、1年後に66%、5年後で60%にわずかながらも再発を起こしているが、術後2年間発作が見られなかった症例の92%は、その後も発作を認めなかったとしている。
MTLEの中で海馬硬化(hippocampal sclerosis:HS)の症例では、外科治療により60~80%発作抑制が得らえるので、確定診断が重要となる。
HSは神経細胞の脱落とグリオーシスによる海馬の萎縮を特徴としているが、海馬のみならず嗅内皮質や海馬傍回、扁桃体にも硬化所見が認められることから内側側頭葉硬化(mesial temporal sclerosis:MTS)とも呼ばれる。
MTLE-HSの臨床的特徴
症候群
1. てんかんの家族歴が多い
2. 熱性けいれんの既往が多い
3. 10歳までに初発することが多い
4. 一時的寛解がある
5. 難治性になりやすい
6. てんかん性精神病を伴いやすい
7. 週あるいは月単位の発作頻度で特徴的臨床発作を示す
8. 頭皮脳波でF7あるいはF8(国際10-20法)に高い棘波頻度
9. MRIで脳波と一致する側のHSの存在
発作症候
1. 信号症状(単純部分発作)が多くの症例で認められる。上部腹部不快感、恐怖感、既視感déjà vu、異臭、離人感。
2. 複雑部分発作(運動停止・凝視、瞳孔散大、複雑な運動自動症、口部自動症、焦点と反対側上肢のディストニー肢位(15~70%)が中核症状
3. 二次性全般化発作に移行することがある
4. 比較的長い発作後もうろう状態
5. 見当識障害や記憶障害がしばしば認められる
http://square.umin.ac.jp/jes/pdf/mtlesurg.pdf
参:静岡てんかん・神経医療センターのスライドの抜粋
側頭葉てんかん発作の推移と問診で得られる情報量の推移

側頭葉てんかんの4型分類(1985年試案)
1. Mesiobasal limbic
2. Anterior polar-amygdalar
3. Lateral posterior temporal
4. Opercular
臨床発作が側頭葉のない測定部辺縁から起始する扁桃体海馬発作amygdalohippocampal seizure ⇒ 内側側頭葉てんかん mesial temporal lobe epilepsy
臨床発作が側頭葉外側の新皮質から起始する外側側頭葉発作 lateral temporal seizure ⇒ 外側(新皮質)側頭葉てんかん lateral neocortical temporal lobe epilepsy
内側側頭葉てんかん症候群 mesial temporal lobe epilepsy syndromeの臨床特徴
1. 5歳以前に熱性けいれん重責などの既往があり、その5~10年後の4~16歳(平均10歳)に発症する
2. てんかんの家族歴を有する
3. 発症後いったん寛解するが、再発すると難治化しやすい
4. 上腹部の感覚などの前兆が単独で起こりやすい
5. 発作症状の組み合わせと出現順序に特徴がある(例:前兆、無動、意識の変容、口部自動症、発作後健忘など)
6. 棘波は両側性が多い
7. 海馬以外の領域(扁桃体や海馬傍回など)の硬化性変化と側頭葉の広範な機能低下を認める
8. 素材特異性の記憶障害を伴う
9. 頭蓋内脳波の発作発射は、断続的棘波periodic spikesで始まり、徐々に進展して一定の拡延様式を摂ることが多い
10. 術後、前兆が残りやすく、再発することがある
前兆aura=信号症状Signal symptom
てんかん発作の前触れとして自覚される信号症状はauraと呼ばれ、けいれん発作のもっとも初期の段階と考えられ、脳の局在機能が表出されている。
新皮質起源が疑われるaura
幻聴
1. 要素性の幻聴:ブザー、電話、エンジン音の様な要素性の音=島に隣接した一次聴覚野(41野)の賦活
2. 複雑な幻聴:音の強弱、リズムの変化、人の声、音楽に似た複雑な音=一次聴覚野外側の二次聴覚野(42野、22野)の賦活
これらの幻聴は、Heschlの横側頭回(上側頭回の中心溝下端より後ろで、外側列に面した領域)の刺激で引き起こされる。刺激の対側優位に聞こえる。一側の聴覚野を切除しても、下丘や橋・延髄レベルで左右を結ぶ密な繊維連絡があるので、影響はほとんど起こらない。
めまい感
回転する、揺れるといった前庭性のめまい感は、かなり広い範囲の刺激で起こる。=その領域は、聴覚野を取り巻く、上及び内側頭回や頭頂弁蓋にも及ぶとされる。
経験反応
精神性前兆(夢様状態dreamy state、二重意識double consciousness):同様の内容が電気刺激で誘発された場合、過去の体験が再現されたものとみ無し、これを経験反応と呼んだ。
夢様状態dreamy state:既視感déjà vu、未視感jamais vu、フラッシュバック、恐怖感など
発作分類では、精神症状の中の記憶障害性、認知性、および感情性に該当する。
1963年Penfieldが27年間の1132例において術中刺激から得られた経験反応を発表した。
1. 経験反応は、側頭葉以外の領域の刺激(612例)では得られず、側頭葉が刺激された520例のうち40例(7.7%)に見られた。
2. 40例中の24例(60%)では、自発発作の際に感じた前兆の一部か、または、それと同じであった。
3. 経験反応が得られた部位は、ほとんどが上側頭回の外側上面であり、また右半球に多かった。
4. 経験反応は、言語野の領域の刺激では見られなかった。
5. 聴覚性の反応は、左右の上側頭回の領域に限局し、視覚性の反応は主に言語非有意側の側頭葉と側頭・後頭葉の領域に認められた。
6. 聴覚性と視覚性の反応が同時に誘発されることは稀であった。
1982年Gloorらは35例に深部電極を慢性留置して刺激する研究を行った。
経験反応は88回の刺激で得られ、82回は内側構造刺激で生じた。
外側皮質の刺激では6回のみでほとんど後発射を伴っていた。
経験反応には辺縁系、特に扁桃体の役割が重要で、外側皮質の関与を必要としない。
内側構造起源が疑われるaura
幻嗅olfactory hallucination
1. 生塵や腐った肉、ゴムの焼けるような不快な臭い
2. 幻嗅の頻度は低い:Acharya 1998 部分てんかん1423例中の13例(0.9%)
3. 腫瘍性病変に多い:13例中10例。8例が扁桃体または扁桃体と海馬の領域に限局
4. 幻嗅の発現には扁桃体の関与が強く推測されている
幻味gustatory hallucination
1. 苦い、塩っ辛い、あるいは金属のような感じを訴える
2. 幻味が刺激されたという報告は幻嗅以上に少ない
3. 幻味は、島前部から前頭頭頂弁蓋にかけての領域で起こると考えた←深部電極の刺激で幻味のみが誘発され、後発射をほとんど伴っていなかった7例の分析から
自律神経症状
発作症状の内容は多彩:腹部前兆、嘔気・嘔吐、流涎、発汗、立毛、熱感、冷感、腹鳴、心悸亢進、胸部圧迫感、頭重感など
腹部前兆abdominal aura
1. 側頭葉てんかん223例中52%に認める(Henkel 2002)
2. 上腹部上行性感覚epigastric rising sensation:季肋部のあたりから空気のようなものが胸やノドの方に上がってくる感覚。嘔気を伴うことも多い。
3. 扁桃体の刺激でも起こるが、後発射が島に波及したことによるもので、島の関与がより重視されている
自動症automatism
PenfieldやFeindelの術中の側頭葉刺激による観察
1. 37例中16例25か所から自動症が誘発された
2. 19か所は扁桃体の周囲に限局していた
3. 後発射が扁桃体や海馬を含む内側構造に留まっている段階では、自動症は起こらなかった
⇒自動症の際には、発作発射が内側構造以外の領域に波及している。
⇒自動症の際には、反応性が失われ健忘を伴っていることから、意識障害と共通した機序が推測される
⇒脳幹と新皮質を含むかなり広い範囲が発作反射に巻き込まれている
発作時における意識障害の指標
反応性responsiveness:反応性がある=発作中に外界から与えられた刺激、例えば命令に従って随意的な発語や運動ができる状態
自覚性awareness:自覚性がある=発作中の出来事を発作後に想起できる状態、自覚性がない=障害されている=健忘
意識障害がある状態は上記のいずれも、あるいはいずれかが障害されている(できない)状態であると定義される
⇒発作発射が側頭葉の内側構造、または外側皮質に留まっている場合は、意識は障害されない
⇒一側の内側構造と外側皮質がともに発作発射に巻き込まれると意識が障害される
⇒反応性が障害されている時点では、72発作中の26%(Gloor)、388発作中60%(Munari)で発作発射が一側に限局していた
一側性複雑部分発作unilateral complex partial seizure=発作発射が一側半球に留まって意識が障害されている発作
口部咀嚼性などの自動症やディストニー肢位がみられても反応性が多少は保たれており、発作後の回復も早いことが多い。この傾向は言語非有意側の発作でより顕著である。反応性という現象は、高次皮質機能の中でも言語機能とのかかわりがより強い。
両側性複雑部分発作bilateral complex partial seizure=両側半球が発作発射に巻き込まれえ知識が障害されている発作:無動凝視motionless stareがよくみられ、筋緊張の亢進が強く、発作後の回復も遅い場合が多い。前兆を訴えることが少ない(前兆を感じても両側の側頭葉が発作発射に巻き込まれると逆行性の健忘を生じるため)
非有意半球の右側頭葉起源の複雑部分発作
Oral automatism、右手の自動症、左上肢は強直dystonic、意識障害の程度は中等度で、意識の回復は早い
純粋健忘発作pure amnestic seizure
稀ではあるが、発作発射が左右の内側構造の診に終始限局し、それ以上に進展しない場合がある。発作中の反応性は良く保たれているが、発作中の出来事を自覚していない。
側頭葉固有の、または密接な関連を持つ発作症状
前兆
聴覚性:上側頭回後部内側
前庭性:上・中側頭回
嗅覚性:扁桃体
精神性:海馬傍回、新皮質、扁桃体
意識減損を伴わない口部咀嚼性自動症:扁桃体
外側側頭葉てんかんと内側側頭葉てんかんの症状の比較
前兆:
外側側頭葉てんかんでは、聴覚性、視覚性、経験性の前兆が多い
内側側頭葉てんかんでは、嗅覚性、味覚性、自律神経性(腹部前兆や恐怖感)が多い
器質病変を持つ側頭葉てんかん50例では、外側皮質に限局していた例では記憶障害性と言語障害性の前兆が多かった(臼井 2001)
Complex partial seizure:CPSでは、内側構造と外側皮質がともに発作発射に巻き込まれて意識が障害される
内側側頭葉てんかん:口部咀嚼性の自動症とディストニー肢位が多く、内側構造と基底核や間脳・嚢管との密接な繊維連絡があると考えられる
外側側頭葉てんかん:顔面・上肢の間代や二次性全般化が多く、外側皮質では発作発射が早期に前頭葉へ波及していると考えられる
発作性発語 Ictal speech
1. 発作時の発生vocalizatinoや発語speechは、側頭葉てんかんの半数以上に認められる
2. 了解可能な発語intelligible speechは、言語非優位側に起始する発作に多い(70~90%)
3. 言語優位側の発作では、発作発射が言語野に波及すると、その機能が抑制されるので発作性発語は少ない
4. 発作発射が両側化し、対側に波及した発作発射がより顕著になれば、発作起始は優位側であっても了解可能な発語がみられることがある
発作後失語Postictal ahasia:発作からの回復過程でみられる言語障害
発作後に失語症状が見られた場合60~90%は言語優位側に起始する発作
1分以内の回復⇒発作起始が非優位側の発作
1分以上後の回復⇒優位側に起始する発作(非優位側に起始した発作でも、発作発射が両側化すれば言語機能の回復に一分以上かかることがある)
ディストニー肢位Dystonic limb posturing
一側上下肢(ほとんどが上肢)の不自然な肢位。肘関節がやや屈曲し、前腕を凱旋させ、手首も屈曲し、筋緊張の亢進により手指は硬直し、ときに粗大な振戦を伴う
発作起始の対側に見られ、一致率は90%以上
対側の上肢に常同的な身振りや自動症を伴う場合にはさらに信憑性が高まる
発作中に体性運動症状が挿間される場合は、常にディストニー肢位が先行する
発作性一側麻痺unilateral ictal paresis:発作中に一側上下肢が麻痺したように見える=ディストニー肢位の不完全型
内側側頭葉てんかんの発作で高頻度に認める:発作発射が内側構造から基底核へ波及したことによる
発作時SPECT所見から、基底核、特に被殻または尾状核が高灌流に転じている
発作後に鼻を拭うpostictal nosewiping
1. 発作後に一方の手で鼻を拭うしぐさ
2. 発作発射の終了後、1分以内の時期に見られる
3. 側頭葉てんかんの50~60%、側頭葉外てんかんで10~30%にみられる
4. 使用した手は発作起始側と80%以上で一致
5. 鼻水の増加は発作発射により扁桃体や島が賦活された結果
6. 発作起始と同側の手の使用は、対側の手の運動機能が発作発射によって疲弊あるいは抑制されたことによると推測されている
同側性頭部旋回Ipsilateral head turing
1. 発作の比較的早期に見られ、背後に何か気配を感じて振り向くような自然な動き
2. 内側側頭葉てんかんの70~90%に見られる
3. 回旋の方向は、発作起始側である
4. 本症状の機序は、発作発射が起始した半球が、発作発射の波及により機能的に抑制され、半側空間無視のような現象が起こり、結果として対側半球の機能が相対的に優勢になると推測されている
前頭眼野の賦活による偏向発作Versive seizure
頭部と眼球が強直性あるいは間代性に強く偏倚し、顔面はやや上を向き、頸部の進展を伴い、不自然なほど極度に回旋する:変更の対側が発作起始側である
一側性瞬目Unilateral blinking
1. 瞬きが一側の眼瞼に見られ、ウインクに似ている
2. 顔面や口周囲の間代性菌攣縮は伴わない
3. 複雑部分発作の症例に見られ、瞬目側は蝶形骨誘導による発作発射の起始側と一致
4. 発作時脳波2914例中の14例(1.5%)にみられる稀な発作症状
5. 瞬目側は80%の症例で発作起始側
6. 側頭葉てんかんに特異的ではなく、半数以上は側頭葉外てんかん
発作性嘔吐ictal vomiting, ictus emeticus
1. 意識が減損した段階に、嘔吐し、患者はそのことを自覚していない
2. 長時間脳波測定した450例中発作性嘔吐は9例で認め、全例側頭葉てんかんで、右側頭葉が発作起始側であった
3. 嘔吐の際の頭蓋内脳波記録から言語非優位側の発作発射で起こることが分かった
4. 皮質レベルの領域としては、島が最も想定されている
一側性立毛(鳥肌)unilateral piloerection
1. 発作時脳波測定した3500例中14例で認める稀な現象で12/14例が側頭葉てんかんであった
2. 一側性立毛19例中16例でてんかん原性焦点は同側であった
3. 側頭葉底部に留置した硬膜下電極を刺激すると後発射を伴って刺激束に立毛が観測された
4. 自律神経系のネットワークの関与によるもので帯状回などでも起こるが、側頭葉てんかんでは、島や扁桃体の可能性が高い
笑い発作gelastic seizure
視床下部過誤腫でよくみられるが、てんかん原性が側頭葉や前頭葉に存在する例でも見られる(側頭葉61%、前頭葉10%)
http://plaza.umin.ac.jp/~s-epinet/archive/TLE-semiology.pdf
高齢者のてんかん
てんかんは、特発性の場合も症候性の場合も小児・若年者電発症が多い。一方加齢に伴う様々な中枢神経系の病態は、高齢者で新たに発症する症候性てんかんの原因となり、若年者とは異なる病態とそれに基づく治療が必要なる。
全世界のてんかんの病因は、外傷・中枢神経感染症・周産期障害の順であり、高齢人口の多い先進諸国では、頭部外傷・脳血管障害・脳腫瘍の順である。70歳以上ではてんかんの発症率も急激に増加する。
Epilepsia 34:592-596, 1993
過去の多数の疫学研究では、てんかんの年間発症率は、全年齢で1年間人口10万人当たり25~70人であり、欧米諸国の統計では、70歳以上では発症率は10歳以下よりも高く、70歳以上では100人以上、80歳以上では150人以上となる。60歳以上のてんかん有病率は1.5%で、加齢とともに増加する。
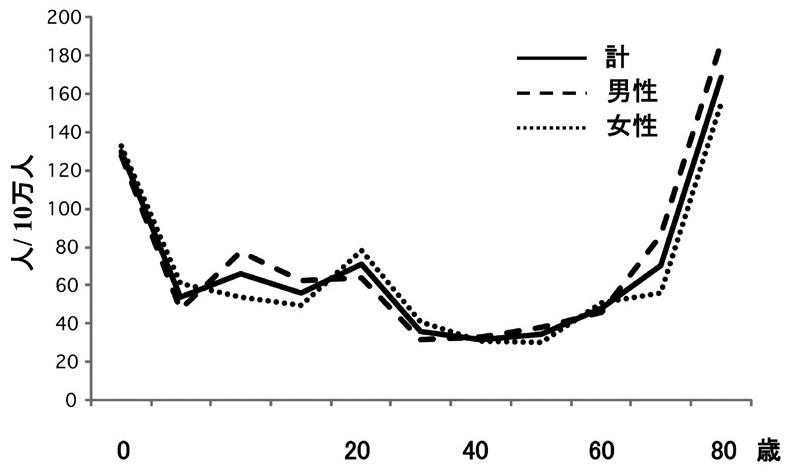
Lancet Neurol 4:627-634, 2005
病因として、脳血管障害(30~40%)、頭部外傷、アルツハイマー病(神経変性疾患)、脳腫瘍、薬剤性などの症候性が主体で、特に脳血管障害が重要である。
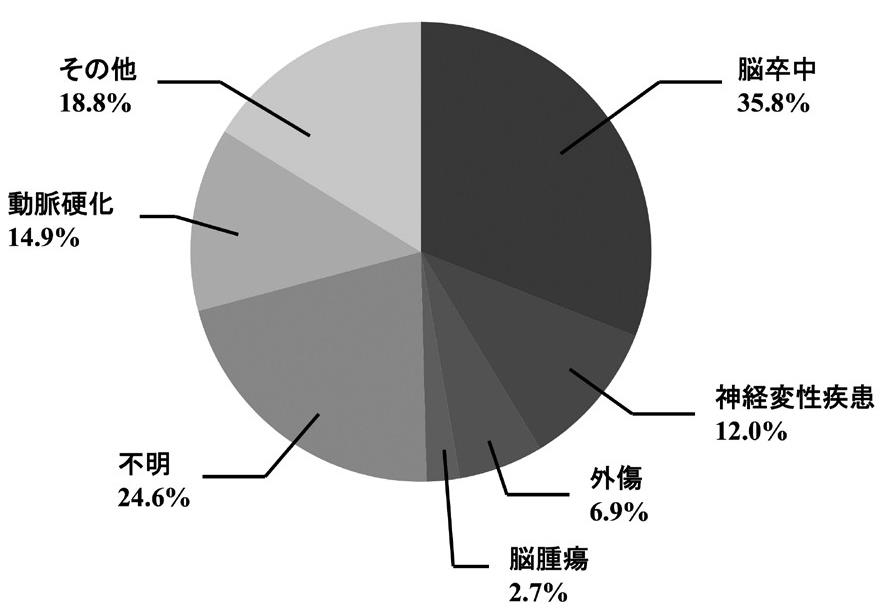
Epilepsia 34:453-468, 1993
脳血管障害発症から1年以内の発作の発症の危険率は、一般人口の23倍になる。
発作症状は、非けいれん性が多く、軽微でかつ多彩であり、意識障害、失語、麻痺などを呈する。発作後もうろう状態が遷延することがある。
初回発作後の再発率が高い(66~90%)ため、初回発作から抗痙攣役を使った治療を開始することが多い。
全般強直間代発作に伴う急性肝不全の合併に注意する。
http://square.umin.ac.jp/jes/pdf/aged_epilepsy.pdf
高齢者てんかん発作と紛らわしい病態に以下のものがあり、鑑別を要する。

Sudden unexpected death in epilepsy(SUDEP)
てんかん患者1000人当たり年間0.9~2.3人の割合で、原因不明の突然死をおこし、一般人口における突然死の20倍以上の高頻度であることがわかってきた。てんかん患者の死因の18%を占めるといわれている。
まだ機序は不明であるが、危険因子として、全身性強直間代発作、男性、16歳以前の発症、15年以上の罹患歴、アルコールの多飲、睡眠不足、薬の中断、腹臥位などが考えられている。
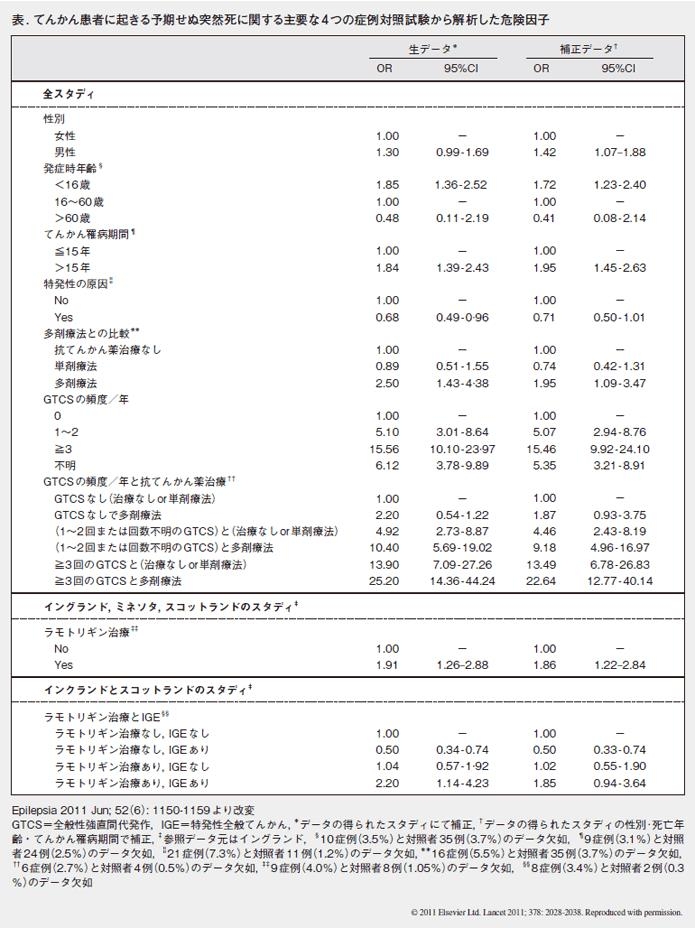
Sudden Unexpected Death in Epilepsy. LANCET, 378, 2028-2038, 2011
SUDEPは20から45歳までの若い人で全身性強直間代発作のあとベッドで、うつぶせで寝ていた後に死亡している状態で発見されることが多い。
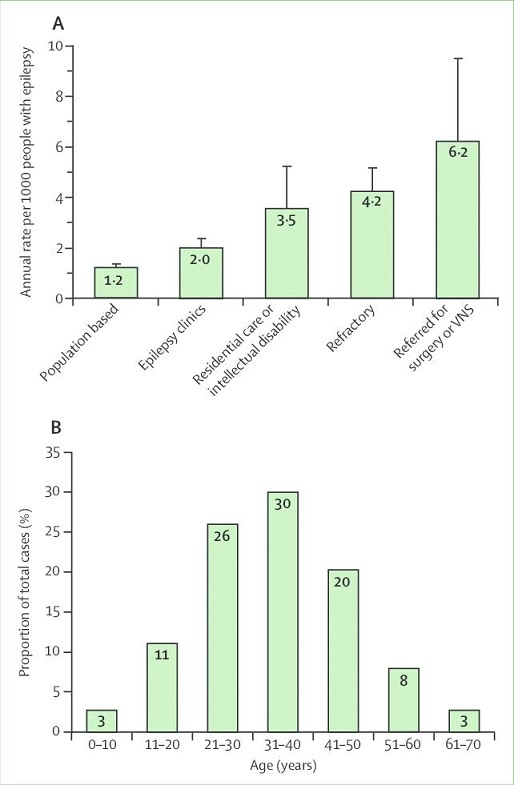
Sudden unexpected death in epilepsy epidemiology (A) Estimated annual sudden unexpected death in epilepsy incidence in different epilepsy patient populations. 5,17 (B) Distribution of sudden unexpected death in epilepsy cases by age. Error bars reflect 95% CIs. 5 VNS=vagus nerve stimulation.
現時点においては下図の様な関連が考えられている。
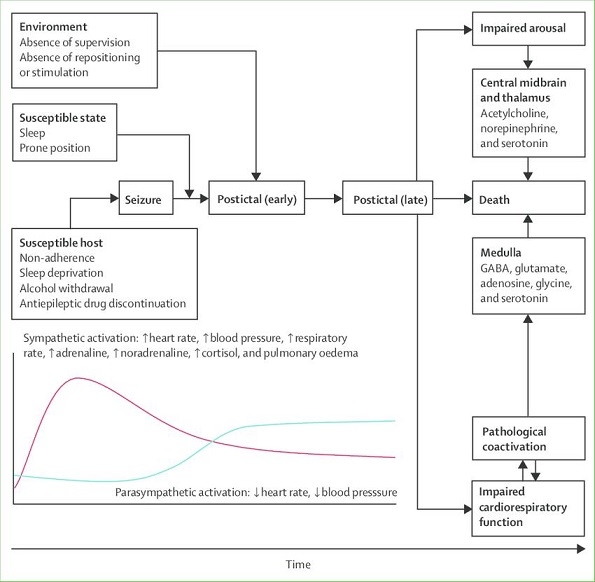
Model of sudden unexpected death in epilepsy pathophysiology Suppression of brainstem function, arousal, and respiration seem to be crucial mechanisms, along with many other factors that can contribute to risk of sudden unexpected death in epilepsy.
http://www.thelancet.com/journals/laneur/article/PIIS1474-4422(16)30158-2/fulltext?rss=yes
てんかんと意識消失の鑑別:てんかん特異的症状
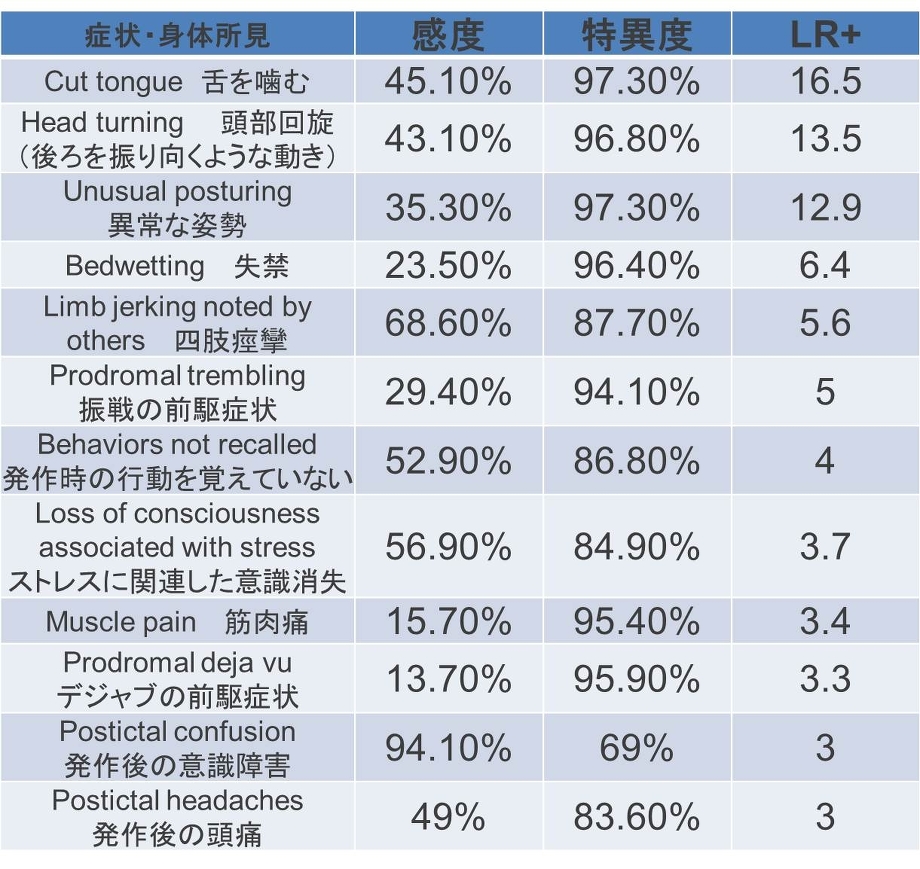
J Am Coll Cardiol. 2002 3;40:142-8
幾つかのてんかん発作の動画を示してくださいましたが、その画像を入手できなかったので、You-tubeから以下の画像を拾ってきました。
欠神発作
ミオクローヌス発作
ジストニア
バリスム
てんかんinfo
動画で見るてんかん解説
日本内科学会雑誌 2016;105:1345-1406
高齢者てんかんの治療ガイドライン
標準的神経治療:高齢者発症てんかん